Что такое фолликулярные кисты?
Фолликулярные кисты — это опухоли, образованные из фолликулярного секреторного эпителия волосяного фолликула. Они могут возникнуть в любом месте тела, где есть волосяные фолликулы.
Как узнать, что у меня есть фолликулярная киста?
Фолликулярные кисты обычно проявляются в виде маленьких, неподвижных шишек, которые могут быть болезненными при нажатии на них. Для окончательного диагноза необходимо обратиться к врачу и провести дополнительные исследования.
Что может вызвать фолликулярную кисту?
Фолликулярные кисты часто возникают из-за затруднения выхода жидкости из волосяного фолликула, вызванного повреждением кожи, инфекцией или нарушением гормонального баланса. Они также могут быть наследственными.
Можно ли избавиться от фолликулярных кист без лечения?
Некоторые фолликулярные кисты могут пройти без лечения, однако, если они вызывают дискомфорт, болезненность или риск инфекции, то необходимо обратиться к врачу для получения лечения.
Какие методы лечения фолликулярных кист существуют?
Фолликулярные кисты могут быть удалены хирургическим путем, лазером или электрокоагуляцией. В некоторых случаях врач может назначить лекарства или использовать гормональную терапию для лечения.
Есть ли риски при удалении фолликулярной кисты?
Как и при любой хирургической процедуре, удаление фолликулярной кисты связано с риском кровотечения, инфекции и других осложнений. Однако, при правильном проведении операции риск минимизируется.
Можно ли предотвратить появление фолликулярных кист?
Предотвратить полностью появление фолликулярных кист невозможно, но некоторые простые меры могут помочь снизить риск их возникновения. Это включает в себя правильное уход за кожей, избегание травмирования кожи и регулярный прием гормональных препаратов, если это необходимо.
Какие кисты бывают и почему они образуются?
Кисты яичников бывают разного размера и происхождения, могут располагаться внутри яичника и на его поверхности. От этих характеристик зависит тактика лечения, вероятность возникновения осложнений и злокачественного перерождения.
Основные причины возникновения кист
Киста яичника — это заболевание, на вероятность возникновения которого влияет множество факторов. Среди них:
- гормональные нарушения и эндокринные заболевания (так как все гормоны в организме плотно взаимодействуют друг с другом, то нарушения в работе, например, щитовидной железы может повлиять на возникновение проблем с менструальным циклом);
- отсутствие беременностей в репродуктивном возрасте;
- аборты;
- перенесенные воспалительные заболевания органов половой системы, венерические болезни;
- раннее наступление менопаузы.
Каждый из перечисленных факторов не является непосредственной причиной возникновения кист яичника, однако оказывает влияние на процесс кистообразования (при наличии данного фактора киста яичника может образоваться с большей вероятностью).
Виды кист
Кисты яичника по происхождению делят на две большие группы: функциональные кисты и кистозные новообразования. Функциональные кисты образуются чаще и формируются из естественных структур яичника (фолликула и желтого тела) в результате физиологических процессов в организме женщины. Они чаще всего самостоятельно исчезают в течение 2-3 менструальных циклов, почти всегда бессимптомны, а их размер редко превышает 2,5 см.
Кистозные новообразования, в свою очередь, состоят из различных типов клеток, их формирование не относится к физиологическим циклам в организме женщины. Кисты, относящиеся к группе новообразований, могут расти до внушительных размеров и перерождаться в злокачественные опухоли.
В таблице 1 приведена характеристика наиболее часто встречающихся видов кист.
| Вид | Основная характеристика и причины возникновения |
|---|---|
| Функциональные кисты | |
| Фолликулярная киста | Формируется в процессе менструального цикла из фолликула. В результате нарушения процессов выработки гормонов, регулирующих процесс овуляции, не происходит выхода яйцеклетки из созревшего фолликула, и последний продолжает расти. |
| Киста желтого тела | Желтое тело формируется после овуляции на месте созревшего фолликула. В норме, если не произошло оплодотворение, желтое тело постепенно рассасывается в течении 14 дней. Если яйцеклетка была оплодотворена, желтое тело функционирует до 14 недель беременности. Если желтое тело в случае отсутствия оплодотворения самостоятельно не рассасывается, продолжает расти и достигает размеров более 3 см — такое образование принято считать кистой желтого тела. |
| Кистозные новообразования яичника | |
| Дермоидная киста | Относится к доброкачественным образованиям из половых клеток (наиболее часто встречающийся тип из этой группы) и может содержать внутри различные ткани организма — волосы, мышцы, зубы, ногти. Из-за склонности к неограниченному росту и содержания большого количества жировой ткани, киста может быть довольно подвижной, что создает опасность перекрута яичника. |
| Эндометриоидная киста | Возникает вследствие эндометриоза яичника — когда клетки эндометрия, в норме выстилающие внутреннюю поверхность матки, обнаруживаются в тазу за ее пределами. Так как ткань идентична ткани в полости матки, то ежемесячные кровотечения из очага эндометриоза приводят к образованию полости, заполненной кровью. Такая киста также опасна возможным перекрутом яичника, разрывом с последующим излитием содержимого в брюшную полость. |
Существуют и другие виды кист, например, заполненные гнойным содержимым в результате воспалительных заболеваний органов малого таза, а также сформированные в результате развития злокачественной опухоли.
Цистаденомы яичников на УЗИ
Цистаденома — это доброкачественная опухоль из тела яичника. Такие кисты часты располагаются над маткой, при длинной ножке и отсутствии спаек легко смещаются, растут постепенно и могут достигать 30 кг. Цистаденомы яичников различают по структуре стенки: серозная, муцинозная, папиллярная.
Серозная цистаденома чаще поражает только один яичник, обычно однокамерная, правильной формы, имеет плотную капсулу 1-4 мм, внутренняя и наружная поверхность гладкая, содержимое анэхогенное. Внутренняя поверхность выстлана эпителием яичника или трубным эпителием. Когда выстилка атрофируется, киста перестает расти — ретенционная киста без эпителия. Серозная цистаденома не представляет опасности в плане малигнизации, однако может сдавливать окружающие ткани.
Рисунок. Молодая женщина с жалобами на маточные кровотечения и чувство распирания внизу живота. На УЗИ анэхогенные многокамерные образования с тонкими и гладкими перегородками исходят из правого (1) и левого (2) яичников, размер 10х7 и 7х6 см. Заключение: Серозная цистаденома.
Муцинозная цистаденома яичника многокамерная, в просвете крупных кист располагаются более мелкие; контур волнистый, местами крупнобугристый; стенки тонкие, гладкие; содержимое анэхогенное или гипоэхогенное. Внутренняя выстилка похожа на эпителий шейки матки и вырабатывает слизь. Риск малигнизации муцинозной цистаденомы 15 %.
Рисунок. На УЗИ многокамерная кистозная масса с волнистым контуром, содержимое гипо- и анэхогенное, стенки местами утолщены — солидные компоненты. Заключение: Муцинозная цистаденома.
Цистаденофиброма яичника развивается, когда в серозной или муцинозной цистаденоме появляются сосочковые разрастания. Риск малигнизации цистаденофибромы 50%, второе её название – пограничная цистаденома. Женщинам с цистаденофибромой, назначают анализы крови на онкомаркеры (СА-125, HE4) и МРТ. Лечение только хирургическое.
Рисунок. Пациентка с жалобами на тянущие боли внизу живота. На УЗИ в позадиматочном пространстве и над маткой мнококамерное анхогенное с гладкими стенками образование, акустическое усиление позади, размер более 10 см (1, 2). На КТ из правого яичника исходит многокамерное кистозное образование (5). При контрастном исследовании определяютяс солидные компоненты. Заключение по результатам гистологии: Серозная цистаденофиброма.
Как удаляют кисту на яичнике?
Если опухоль достаточно крупная и представляет серьезную угрозу для здоровья, применяются не только терапевтические процедуры, но и хирургическое вмешательство. Операция направлена на удаление капсулы, кистозно измененной ткани или всего органа. Обязательному хирургическому удалению подлежат опухоли, способные перерождаться в рак. При планировании беременности также рекомендуется удаление кисты, поскольку в гестационный период повышается риск осложнений.
При удалении кисты у молодых женщин проводятся операции, направленные на максимальное сохранение репродуктивной функции. Если же речь идет о пограничных образованиях, склонных к озлокачествлению, у пациенток зрелого или пожилого возраста может быть проведено удаление яичника.
Существует три основных способа, как лечить кисту яичника хирургически:
- Операция под названием “кистэктомия” направлена на устранение капсулы с сохранением здоровых тканей яичника. После реабилитации работа органа полностью восстанавливается.
- Клиновидная резекция представляет собой иссечение опухоли с окружающей тканью. Такая операция более масштабная.
- Овариоэктомия – удаление одного или обоих яичников. В некоторых случаях орган удаляется вместе с придатками и маточными трубами.
Период реабилитации после операции обычно занимает от 10 дней до месяца. В течение этого времени нужно отказаться от половых контактов, физических нагрузок, занятий спортом. Лучше придерживаться выработанной врачом диеты, и исключить некоторые острые и особо аллергенные продукты из своего рациона. По окончании этого периода женщина может возвращаться к полноценной жизни.
Какой объем вмешательства выбрать, решает лечащий врач по результатам диагностики исходя из характера патологического процесса. В современной медицине используется принцип органосбережения. Максимальное сохранение объема здоровых тканей при операции позволяет женщине сберечь репродуктивную функцию.
Классическое иссечение кисты скальпелем проводится сравнительно редко. Процедура обычно выполняется лапароскопическим методом под контролем УЗИ, поэтому снижаются травматичность и риск осложнений.
Народные средства для лечения кист
Народная медицина предлагает целый ряд средств для лечения кист. Одним из самых популярных является настойка календулы. Для ее приготовления необходимо взять сухие цветки календулы и залить их водкой в соотношении 1:5. Далее настой нужно выдержать в темном месте в течение 2 недель, после чего процедить и принимать по 20 капель 3 раза в день перед едой.
Кроме того, можно использовать и другие травы, например, ромашку, шалфей или пустырник. Для приготовления настоя нужно взять 1 столовую ложку измельченной травы и залить ее 200 мл кипятка. Затем настой нужно процедить и принимать по 1/3 стакана 3 раза в день перед едой.
Также можно использовать уксусную компрессию. Для этого необходимо взять 100 г уксуса и смешать его с 300 г теплой воды. В полученном растворе необходимо пропитать кусок марли и приложить его к области кисти на 2 часа. Курс лечения составляет 10-15 процедур.
Нельзя забывать о правильном питании и рационе. При лечении кист необходимо исключить из рациона жирную, острую и соленую пищу, а также продукты, содержащие большое количество углеводов и сахара. Рекомендуется употреблять больше свежих овощей и фруктов, белковую пищу и овощные соки.
- Календула: настой из сухих цветков водкой 1:5, 20 капель 3 раза в день перед едой.
- Ромашка, шалфей, пустырник: настой из 1 столовой ложки травы на 200 мл кипятка, 1/3 стакана 3 раза в день перед едой.
- Уксусная компрессия: 100 г уксуса + 300 г теплой воды, пропитать кусок марли и приложить к области кисти на 2 часа, курс лечения 10-15 процедур.
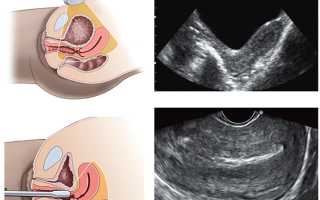
Техника выполнения гинекологического исследования
Процедура проводится в специально оборудованном кабинете. При трансвагинальном УЗИ нужно раздеться до пояса и лечь на спину, слегка согнув ноги в коленях. Специальный датчик, упакованный в презерватив, смазывается гелем, после чего вводится во влагалище. Процедура неприятная, но безболезненная. Во время обследования женщина может ощущать незначительное давление изнутри, чувствовать позывы на опорожнение мочевого пузыря.
Для проведения трансабдоминального УЗИ достаточно обнажить нижнюю часть живота. Датчиком, смазанным гелем, врач водит по изучаемой зоне – ниже пупка, слева и справа в подвздошной области. Давление датчика усиливает позывы на мочеиспускание, но их придется перетерпеть. Сразу после завершения процедуры следует помочиться.
Трансректальное УЗИ проводится через прямую кишку. Смазанный гелем датчик вводится в анальное отверстие. Во время процедуры пациентка лежит на боку с согнутыми ногами. При введении датчика ощущается чувство тяжести, распирания и дискомфорта.
Варианты УЗИ-снимков при вагинальном и абдоминальном исследовании.
Поликистозные яичники на УЗИ
При сочетании гиперандрогении и хронической ановуляции говорят о синдроме поликистозных яичников (СПКЯ). У пациентов с СПКЯ олигоменорея, бесплодие, гирсутизм и ожирение. Требуется исключить другие причины — врожденная гиперплазия надпочечников, синдром Кушинга, андрогенсекреторная опухоль.
УЗИ критерии поликистозных яичников: процесс всегда двусторонний; яичники увеличены > 10 см³; в каждом яичнике более 25 (критерии Роттердама более 12) фолликулов; размер фолликулов от 2 до 9 мм. Другие морфологические особенности:
- наружные отделы коркового слоя склерозированы — гиперэхогенная «скорлупа»;
- центральная зона расширена, гиперэхогенная, дольчатого строения за счет фиброзно-склеротических тяжей;
- между склерозированной капсулой и мозговым веществом располагаются небольшие фолликулы, часто по типу «жемчужного ожерелья»;
- наружный слой большинства фолликулов гиперплазирован — фолликулярный гипертекоз.
Во время овуляции доминантный фолликул должен прорваться и освободить яйцеклетку. При СПКЯ патологическая «скорлупа» препятствует полноценной овуляции и наступлению беременности. Предполагают возможность подкапсульной овуляции, когда фолликулярная жидкость не покидает пределов яичника. Некоторые авторы считают термин склерокистоз яичников более точным.
При функциональных поликистозных яичниках фиброзная капсула отсутствует, объем мозгового вещества не меняется, ановуляция происходит из-за гормональных нарушений фолликулогенеза, а после гормональной коррекции наступает беременность. При СПКЯ гормонотерапия неэффективная, беременность наступает только после каутеризации яичников.
Рисунок. Пациентка с жалобами на олигоменорею и неспособность к зачатию. На УЗИ оба яичника увеличены, гиперэхогенная капсула, мозговая зона расширена, гиперэхогенная, по периферии анэхогенные округлые образования, размером 3-8 мм. Заключение: Эхо-картина может соответствовать склерокистозу (синдром поликистозных яичников).

Нефункциональные кисты яичников на УЗИ
Нефункциональные кисты не реагируют на циклические гормональные изменения. Такие кисты могут происходить из тканей яичника, например, эндометриома, или имеют не яичниковое происхождение, например, параовариальные и перитонеальные кисты.
Как проходит операция по удалению кисты яичника
Подготовка к операции
Перед операцией необходимо пройти ряд обследований, включая анализы крови, мочи, ЭКГ и УЗИ органов малого таза. В некоторых случаях может потребоваться провести компьютерную томографию. Также необходимо ограничить прием пищи перед операцией.
Исполнение операции

Операция по удалению кисты яичника проходит под общей анестезией и длится в среднем от 1 до 2 часов. Хирург делает небольшое разрезание в брюшной полости, после чего вводит туда эндоскопическую аппаратуру. С помощью нее находится киста яичника. Если киста небольшая, ее могут удалить целиком. Если же она большая, то ее разрезают на части и удаляют по частям. После этого хирург проверяет, что все кровотечения остановлены, и закрывает разрез.
Восстановление после операции
В большинстве случаев пациентки могут вернуться к своей обычной жизни через несколько дней после операции. Однако необходимо избегать тяжелых физических нагрузок, поднимать только легкие предметы и следить за своим состоянием. Также может потребоваться принимать антибиотики на несколько дней, чтобы предотвратить возможное инфицирование после операции.
Хотя операция по удалению кисты яичника считается относительно безопасной, все же у нее есть свои риски. К ним относятся кровотечение, инфекция и повреждение близлежащих органов, таких как мочевой пузырь или кишечник.
Поэтому так важно следить за своим состоянием после операции и сообщать врачу о любых необычных симптомах.
Что означает желтое тело в яичнике, его функции в организме
Данное включение во время ожидания будущего потомства существует от 60 до 90 дней и выполнят защитные функции для зародыша. Затем у плода формируется плацента, которая и осуществляет защитные функции, а временная железа исчезает.
Желтое тело при беременности, как уже было сказано выше, достигает размеров до 30 мм, что является вариантом физиологической нормы. Железа трансформируется при этом в желтое тело беременности и активно продуцирует прогестерон на протяжении всех 9 месяцев.
Каковы же функции железы, а именно вырабатываемого ею прогестерона, способствующие нормальному течению беременности?
Сдерживает маточные сокращения, предупреждая менструальную фазу отторжения эндометрия и преждевременный выход еще не сформированного организма.
Способствует закреплению оплодотворенной яйцеклетки в эндометрии матки, обеспечивая правильную локализацию формирования плаценты.
Поддержка гормонального статуса женщины.
Желтое тело в яичнике необходимо для нормального развития беременности на ранних сроках, поэтому основные его функции следующие:
- Поддержание нормального тонуса матки. Прогестерон снимает спастические сокращения миометрия, что способствует вынашиванию. На самых ранних сроках сниженный тонус матки не дает яйцеклетке пойти «назад» в маточные трубы – это своеобразная естественная профилактика внематочной беременности.
- Необходимо для нормальной работы маточных труб. Прогестерон стимулирует образование слизи, которая является питательной средой для оплодотворенной яйцеклетки в первые несколько суток. Если ее недостаточно, повышается вероятность замирания беременности.
Таким образом, если у женщины железа функционирует недостаточно, или ее вообще нет, возрастает риск следующих осложнений:
- внематочной беременности;
- неразвивающейся;
- самопроизвольного выкидыша;
- ретрохориальной гематомы – отслойки плодного яйца.
Как выглядит
Выглядеть железа может по-разному в зависимости от того, на каком этапе развития она находится:
- сразу после овуляции — определить желтое тело невозможно, обзору пока доступно только место лопнувшего фолликула;
- через трое-пятеро суток — железа выглядит как отличимый от других частей яичника участок, это наиболее благоприятное время для осмотра.
Дальше железа постепенно уменьшается и заметить ее с помощью ультразвука сложнее.
Когда видно
Лучше всего проводить УЗИ в динамике – на 5, 7, 10, 14, 21 и 25 дни менструального цикла, так как лучшая визуализация у каждой женщины может быть в разное время. Так можно отследить постепенное превращение фолликула в желтое тело. Если такой возможности нет, тогда следует сделать исследование во второй фазе – с 16 по 25 дни. В любом случае выполнить УЗИ нужно после овуляции, иначе железа еще не будет видна.
Желтое тело – это структурный элемент яичника. Причем железу можно обнаружить как только в одном, так и в двух сразу. В матке подобных образований нет.
Если железа не обнаруживается, это может говорить о следующем:
- УЗИ выполнено несвоевременно;
- в этом месяце не было овуляции;
- желтое тело совсем маленькое, и его не заметили при УЗИ, например, если аппарат имеет небольшую точность или проводилось исследование трансабдоминально.
При задержке наличие или отсутствие желтого тела зависит от причины, которая вызвала сбой цикла:
- беременность — в этом случае железа всегда определяется очень четко, она может быть представлено небольшой кистой;
- сформировалась киста желтого тела – при этом также всегда будет задержка, продолжительность зависит от первопричины;
- отсутствие овуляции и недостаточность яичников – железы нет.
При обнаружении на месте железы кисты всегда изучается ее кровоток. Это позволяет судить о степени доброкачественности образования: чем больше определяется сосудов, тем выше риск, что оно может оказаться злокачественным. Киста желтого тела без явного кровотока вскоре самостоятельно регрессирует и, как правило, не несет опасности.
Лечение
Большинство кист яичника до 5 см являются функциональными, они не нуждаются в специальном лечении и проходят самостоятельно. При этом женщине проводится серия ультразвуковых исследований для наблюдения за кистой. Это называется выжидательной тактикой. Такая тактика может распространяться на кисты до 8 см у женщин репродуктивного возраста с повторным УЗИ-исследованием через 8-12 недель.
Исследования показали, что гормональные препараты (комбинированные оральные контрацептивы — КОК) могут предотвратить образование новых кист, однако не влияют на скорость регрессии уже существующих. Поэтому их назначение не показано. Так же, как назначение различных БАДов, фитопрепаратов и других вспомогательных средств лечения.
Медикаментозное
Как было сказано выше, некоторым группам пациентов могут назначаться гормональные препараты из группы комбинированных оральных контрацептивов для предотвращения образования новых кист. При этом следует учитывать, что эти препараты противопоказаны лицам с сердечно-сосудистыми заболеваниями и повышенным риском тромбоэмболических осложнений.
Важно! Риск тромбоэмболических осложнений резко повышается у лиц с избыточным весом, курящих, при наличии таких осложнений у родственников. Это также следует учитывать при назначении КОК.
Физиотерапия
Физиотерапевтические методы лечения используются в послеоперационном периоде для ускорения восстановления нормальной функции яичника, а также в качестве вспомогательного лечения функциональных кист в период ремиссии. При этом пациентке может назначаться:
- магнитотерапия,
- фонофорез,
- CMT-терапия,
- лазеротерапия,
- иглорефлексотерапия,
- радоновые ванны и т.п.
Хирургическое
По словам хирургов, лучшая операция — та, которой удалось избежать. Необоснованные операции на яичниках могут нарушить гормональный баланс в организме женщины и привести к неблагоприятным последствиям — например, раннему климаксу. Поэтому к вопросу оперативного лечения подходят очень тщательно.
Оперируют функциональные кисты размером свыше 5 см (до 8 см у женщин репродуктивного возраста), которые в процессе наблюдения самостоятельно не уменьшались, те, которые росли, и кисты с подозрением на злокачественный характер. При этом выделяют несколько видов объема оперативного вмешательства:
- Кистэктомия — удаление непосредственно кисты. Может проводиться миниинвазивно (с несколькими очень маленькими разрезами) — лапароскопически (рис. 4), и открыто — лапаратомически. Лапароскопически удаляются небольшие (до 10 см) кисты и кисты, которые считаются доброкачественными. Доброкачественные кисты более 10 см оперируются открыто. При подозрении на злокачественный характер образования удаляется весь яичник.
- Резекция яичника и гистерэктомия — удаление матки с придатками.Выполняется при злокачественных опухолях яичника для предотвращения роста и метастазирования опухоли.
Важно! Удаление одного яичника при наличии соответствующих показаний не приводит к бесплодию. Вышеперечисленные хирургические вмешательства являются плановыми — их планируют заранее с лечащим врачом после определения показаний.
Существуют и неотложные хирургические вмешательства — оказание немедленной медицинской помощи женщине при осложнениях — разрывах кисты и перекрутах ножки кисты.
Вышеперечисленные хирургические вмешательства являются плановыми — их планируют заранее с лечащим врачом после определения показаний. Существуют и неотложные хирургические вмешательства — оказание немедленной медицинской помощи женщине при осложнениях — разрывах кисты и перекрутах ножки кисты.
Патогенез фолликулярной кисты яичника
У каждой женщины овариальный запас яичников заложен генетически. При рождении каждая девочка имеет около 1 миллиона яйцеклеток. На момент полового созревания их остается около 300 тысяч. С началом менструации ежемесячно начинает расти несколько фолликулов с яйцеклетками и только один доходит до овуляторного состояния. Это обеспечивается атрезией (обратным развитием) остальных фолликулов, начавших свой рост в данном менструальном цикле.
Как формируется фолликулярная киста
Если разрыв фолликула во время овуляции не происходит и он не атрезируется, то при наполнении жидкостью в результате выпота из кровеносного русла и секреции фолликулярных клеток, образуется киста.
Как лечить фолликулярную кисту яичника
Если киста небольшая, гинекологи обычно придерживаются выжидательной тактики, назначая схему лечения, призванную простимулировать регрессию кистозного образования: витамины, гомеопатические средства, противовоспалительная терапия, оральные контрацептивы (лечение Дюфастоном применяется чаще всего ввиду своей высокой эффективности). Параллельно можно задействовать и физиотерапевтические процедуры: магнитотерапию, ультрафонофорез, электрофорез.
Обычно в течение 2-3 месяцев киста исчезает бесследно. Пациентке необходимо лишь придерживаться несложных рекомендаций врача и ежемесячно проходить ультразвуковое обследование на 5-7 день менструального цикла.
Однако, если через 3 месяца фолликулярная киста не ушла, лечения без операции не избежать. Удаление образования может происходить двумя способами:
- Путем лапаротомии. Классический способ, при котором хирург для доступа к внутренним органам производит разрез на передней брюшной стенке. Его недостатками является большее число возможных осложнений и появление неэстетичного шрама. Однако, такой доступ удобен для хирурга и предпочтительней для кист большого размера. С помощью лапаротомии у врача будет лучший обзор, и он сможет аккуратно удалить новообразование, тогда как риск разрыва кисты из-за неосторожного движения при лапароскопии – выше.
- Путем лапароскопии. Доступ к яичнику производится при помощи 3 маленьких надрезов (менее 1 см.). Через них вводятся специальные хирургические инструменты, оснащенные оптико-световой системой, благодаря чему хирург видит все свои действия на экране. После такой операции меньший риск развития спаечного процесса, реабилитационный риск очень короткий, а на животе не остается и следа. Однако, при кистах большого размера есть вероятность её спонтанного разрыва. Специалист, делающий такую манипуляцию, должен действовать с огромной осторожностью и ювелирной точностью.
Проявления
Овариальные кисты небольших размеров протекают бессимптомно и нередко являются случайной находкой на гинекологическом осмотре или УЗИ. Клиническая картина во многом зависит от происхождения образования, но имеется ряд общих признаков при его значительных размерах:
- Болевой синдром. Как правило, боли обусловлены осложнением овариальной кисты (разрыв, перекрут ножки, нагноение). Кисты больших размеров обуславливают возникновение болей внизу живота, справа или слева (в зависимости от локализации) постоянным давлением на близлежащие органы. Такие боли постоянные, ноющие или тянущие, могут отдавать в ногу и/или поясницу. Отмечается усиление болей и возникновение тошноты и рвоты после физических нагрузок, полового акта, подъема тяжестей.
- Увеличение живота, изменение его формы. Большие кисты яичника ведут к увеличению живота за счет их значительных объемов, нередко наблюдается асимметрия живота (например, при кисте правого яичника живот увеличен справа). Также живот может увеличиваться за счет асцита (скопление жидкости в абдоминальной полости).
- Синдром сдавления соседних органов/сосудов. Растущее овариальное образование сдавливает мочевой пузырь, что проявляется дизурическими нарушениями: учащение мочеиспускания, болезненность, трудности при опорожнении мочевого пузыря. Давление на прямую и сигмовидную кишку провоцирует запоры и боли, отдающие в задний проход. Сдавление кровеносных сосудов в полости таза ведет к застою крови в венах нижних конечностей и таза и развитию их варикозного расширения.
- Расстройства менструального цикла. Возникают при гормонально-активных кистах яичника. Отмечается нерегулярность, обильность и длительность менструаций, возможно возникновение ациклических маточных кровотечений. При формировании фолликулярной кисты яичника появляются кровянистые выделения в середине цикла, что связано с несостоявшейся овуляцией, при лютеиновой кисте – задержка менструаций. Киста, секретирующая андрогены ведет к огрубению голоса, гирсутизму (рост волос на теле/лице по мужскому типу), увеличению клитора, снижению либидо.
Влагалищные выделения при овариальной кисте остаются неизменными, либо уменьшатся или увеличивается их объем в зависимости от происхождения образования и его гормональной активности. Повышение температуры тела характерно только при развитии осложнений, график базальной температуры однофазный, без характерных пиков повышения и снижения показателей. Жжение во влагалище и появление гноевидных выделений с неприятным запахом свидетельствует о вагините. Нагрубание молочных желез и прочие признаки предменструального синдрома имеет место при кисте желтого тела.
Киста яичника и беременность
Функциональные кисты яичников, как правило, имеют небольшие размеры и не препятствуют наступлению беременности. В процессе гестации происходит гормональная перестройка организма, что часто ведет к самопроизвольному рассасыванию новообразования. При наличии овариальных кист значительного объема рекомендуется избавиться от патологии на этапе планирования беременности ввиду высокого риска развития осложнений (чаще выполняется эндоскопическое удаление образования). Планировать зачатие следует не ранее чем через полгода после операции. В ряде случаев гормонально-активные кисты даже небольших размеров препятствуют наступлению беременности, поэтому лечение включает их удаление с последующей гормонотерапией. После удаления одного из яичников с кистой возможно развитие бесплодия, в данном случае прибегают к методу ЭКО. Беременность после излеченной овариальной кисты протекает без особенностей, но требует тщательного наблюдения.
В случае наступления беременности и одновременного обнаружения овариального новообразования больших размеров женщину ведут как угрожаемую по невынашиванию и развитию осложнений кисты (растущая матка может вызвать перекрут ножки кисты или ее разрыв). Ведение беременности включает назначение профилактических курсов сохраняющей терапии и УЗИ чаще, чем 3 раза за гестацию (контроль возможного роста образования). Плановое удаление кисты откладывается на послеродовый период. При росте образования, перекруте его ножки или разрыве проводится операция независимо от срока гестации. Наличие кисты не влияет на развитие плода, но родоразрешать беременных с больших новообразованиями яичников некоторые акушеры предпочитают кесаревым сечением с одновременным иссечением кисты.