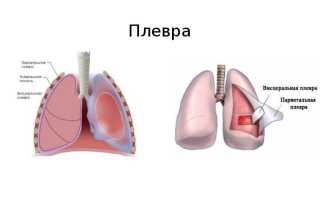
Что такое плевра и плеврит
Плевра представляет собой тонкую серозную оболочку, которая образована 2-мя листками: висцеральным и париетальным. Первый покрывает легкие по всей наружной и в междолевых поверхностях и, вторая – внутреннюю поверхность грудной стенки, средостение и диафрагму. В результате формируется замкнутая полость, называемая плевральной. Она разделяется на две не сообщающиеся между собой части, соответственно для левого и правого легкого. Между ними располагается средостение – полость, в которой находится вилочковая железа (тимус), крупные кровеносные сосуды, пищевод, перикард, сердце, крупные нервные сплетения.
В норме плевральная полость является герметичной и в ней содержится малое количество серозной жидкости. Она продуцируется капиллярами межреберных артерий и отводится посредством лимфы и капилляров висцеральной плевры, причем скорость реабсорбции выше, чем продукции. Плевральная жидкость отвечает за смазывание и легкость скольжения листков плевры во время дыхания. Ее объем обычно не превышает несколько миллилитров. Но при развитии воспалительного процесса в результате действия того или иного фактора, ее количество увеличивается, что уже называют плевральным выпотом. Его объем может достигать нескольких литров. Подобное обусловлено либо чрезмерной активизацией синтеза жидкости, либо нарушением ее всасывания, что способно быть следствием:
- непосредственно развития воспаления в плевре;
- правожелудочковой или бивентрикулярной недостаточности;
- уменьшения коллоидно-осмотического давления плазмы;
- нарушения лимфотока;
- повреждения плевры.
Плевральный выпот может быть транссудатом или экссудатом. Они отличаются по качественному составу и механизму образования. Транссудат не является следствием воспалительного процесса, а формируется в результате затруднения лимфо- и кровотока, нефротическом синдроме и других аналогичных состояния. Экссудат же становится следствием повышения проницаемости поверхности плевры из-за инфекции, травмы и имеет воспалительную природу. Определение характера выпота имеет большую диагностическую ценность.
Виды и осложнения
Выделяют следующие виды плеврита:
- Сухой или фибринозный – на поверхности плевры образуются фибринозные наложения.
- Выпотной или экссудативный плеврит – в плевральной полости присутствует жидкость. В зависимости от ее характера различают серозную, серозно-фибринозную, гнойную, гнилостную, геморрагическую, хиллезную и другие формы плеврита.
При этом по мере прогрессирования или наоборот выздоровления форма плеврита может меняться. Изначально при развитии воспаления на листках плевры формируются фибринозные отложения, т. е. развивается сухой плеврит. Если патологический процесс не будет диагностирован на этом этапе, он будет прогрессировать, следствием чего станет развитие уже экссудативного плеврита. Образовывающая при этом жидкость оказывает давление на легкое, снижая его объем, а средостение смещается в сторону здорового легкого. Это в свою очередь провоцирует нарушения функционирования внутренних органов.
По мере уменьшения объема плеврального выпота происходят обратные изменения и постепенно выпотной плеврит трансформируется в фибринозный. При грамотном лечении это оканчивается выздоровлением больного.
Развитие осложнений:
- ателектаз легкого;
- острая легочно-сердечная недостаточность;
- коллапс, шок, отек легких;
- абсцесс печени, мозга;
- септикопиемия;
- плевральные сращения.
Воспалительный процесс может протекать остро, подостро или в хронической форме. При этом он может локализоваться в разных отделах плевры, на основании чего различают диффузный (распространенный), верхушечный, апикальный, диафрагмальный, костодиафрагмальный, междолевой и пристеночный плевриты. Также воспаление может присутствовать только в области одного легкого или одновременно обоих.
Причины развития плеврита
Плеврит легких способен быть следствием проникновения в плевру патогенных микроорганизмов контактным (при наличии в легких инфекционного очага), лимфогенным, гематогенным или травматическим путем. В таком случае говорят об инфекционной природе заболевания. Чаще всего в таких случаях обнаруживаются пневмония, абсцессы и аналогичные патологии, обусловленные:
- бактериальной микрофлорой (пневмококки, стрептококки, гемофильная палочка, стафилококки, клебсиелла, микоплазмы, риккетсии, хламидии);
- микобактериями туберкулеза (составляют 20% всех плевритов);
- вирусами, простейшими;
- патогенными грибами (кандиды).
Но также плеврит может быть неинфекционным или асептическим. В таком случае причинами его развития могут выступать:
- первичный рак легких, метастатическое поражение плевры и легких при злокачественных опухолях молочных желез, яичников, желудка, толстой кишки, лимфома, лейкоз;
- инфаркт легкого;
- системные васкулиты;
- инфаркт миокарда, сердечная недостаточность, перикардит, механическая компрессия грудного лимфатического протока;
- хроническая почечная недостаточность;
- цирроз печени, синдром мальабсорбции;
- диффузные заболевания легочной ткани;
- травмы и операции на грудной клетке, в частности аортокоронарное шунтирование;
- гипотиреоз, аллергические заболевания.
Редко воспаление обусловлено ятрогенным поражением плевры, возникающем на фоне приема определенных лекарственных средств: нитрофурантоина, метронидазола, бромокриптина, метотрексата, фенитоина, амиодарона и некоторых других.
Признаки плеврита на рентгене
Как упоминалось ранее, сам по себе плеврит может быть не виден на рентгеновском снимке, потому что это воспаление плевры, тонких оболочек, выстилающих легкие и грудную полость. Однако, если плеврит вызывается каким-то основным заболеванием, таким как пневмония, туберкулез или рак легких, эти состояния могут быть видны на рентгеновском снимке. В некоторых случаях рентген может также показать скопление жидкости между плеврой, известное как плевральный выпот.
На рентгенограмме признаки пневмонии могут включать:
- Инфильтраты, представляющие собой области повышенной плотности или «белизны» на рентгеновском снимке, которые могут проявляться в виде пятнистых теней или пятен на легочной ткани.
- Консолидация, которая возникает, когда воздушные полости в легких заполняются жидкостью или гноем, что приводит к более твердому или непрозрачному виду на рентгеновском снимке.
Признаки плеврита на рентгене
На рентгенограмме признаки туберкулеза могут включать:
- Аномалии в легочной ткани, такие как узелки или полости.
- Увеличение лимфатических узлов в груди, что может свидетельствовать о наличии инфекции.
На рентгенограмме признаки рака легких могут включать:
- Масса или узелок в легочной ткани, который может быть виден как аномальная тень на рентгеновском снимке.
- Увеличение лимфатических узлов в грудной клетке, что может указывать на то, что рак распространился на лимфатическую систему.
Таким образом, хотя сам плеврит может быть не виден на рентгеновском снимке, рентген может помочь диагностировать основные состояния, которые могут вызывать плеврит или любые связанные с ним осложнения.
Симптомы уплотнения апикальной плевры легких
Уплотнение апикальной плевры легких — это состояние, при котором ткани в верхней части легких становятся плотнее и менее эластичными. Это может быть вызвано различными причинами, такими как инфекции, воспаление или опухоли. Симптомы уплотнения апикальной плевры легких могут варьироваться в зависимости от причины и степени уплотнения.
Основными симптомами уплотнения апикальной плевры легких являются:
- Одышка. У пациентов с уплотнением апикальной плевры легких может возникать одышка даже при небольшой физической активности или покое. Это связано с ограничением движения легкого и ухудшением функции дыхания.
- Боль. Уплотнение апикальной плевры легких может вызывать неприятные ощущения в области грудной клетки, которые могут быть обострены во время дыхания, кашля или физической активности.
- Кашель. Пациенты с уплотнением апикальной плевры легких часто страдают от сухого или мокрого кашля. Кашель может быть регулярным или возникать периодически, особенно при изменении позы или физической нагрузке.
- Шум в груди. Уплотнение апикальной плевры легких может вызывать различные шумы при дыхании, такие как свист, хрипы или шумы трения плевры.
- Утомляемость. Пациенты с уплотнением апикальной плевры легких могут чувствовать усталость и слабость даже при небольшой физической нагрузке, так как они испытывают затруднения с дыханием.
Если у вас есть подозрения на уплотнение апикальной плевры легких, обратитесь к врачу для диагностики и назначения лечения. Ранняя диагностика и лечение помогут предотвратить прогрессирование заболевания и улучшить качество жизни пациента.
Эпидемиология
Заболевание определяют более чем у 20% пациентов ОРИТ. Только массивный плевральный выпот с резко выраженной одышкой может быть причиной госпитализации в ОРИТ, в других случаях это осложнение. При ТЭЛА он выявляется у 40%, при пневмонии – у 40-60% случаев, при застойной сердечной недостаточности – у 50% случав, при ВИЧ-инфекции – у 7-27% больных. Плевральный выпот может возникнуть при повышенной проницаемости плевральных листков, обструкции лимфатических путей оттока, уменьшении онкотического давления плазмы крови, увеличении давления в легочных капиллярах и снижении отрицательного внутриплеврального давления. В плевральной полости содержится не более 30 мл жидкости при общей продукции жидкости примерно 0,3 мл/кг в сутки. Плевральный выпот – свидетельство опасной патологии легких или внелегочной патологии. В норме дренажная система плевральных полостей справляется с притоком жидкости около 700 мл.
Осумкованный плеврит: симптомы, причины и методы лечения
Симптомы осумкованного плеврита
Осумкованный плеврит проявляется следующими симптомами:
- Боль в грудной клетке, усиливающаяся при дыхании или движении;
- Кашель, сопровождающийся болью в груди;
- Кратковременная одышка;
- Ощущение тяжести в груди;
- Сухой хрип в легких.
Эти симптомы могут появиться внезапно или постепенно нарастать и усиливаться со временем.
Нередко симптомы осумкованного плеврита перепутывают с признаками других заболеваний, поэтому важно обратиться к врачу и проходить регулярные обследования.
Симптомы
Основные отличия в клинике касаются форм патологического процесса. Существенно разнятся экссудативные и сухие разновидности заболевания. Именно в этом ключе вопрос и нужно рассмотреть.
Как же проявляются выпотные и фиброзирующие разновидности плеврита?
С образованием жидкости
Основная и чаще всего встречающаяся форма патологического процесса. Несет опасность для здоровья и даже жизни человека. Наблюдаются такие признаки нарушения:
Сильная боль с пораженной стороны. Тупая, локализуется неточно. Показать пальцем одну точку невозможно. Пациент принимает вынужденное положение. Ложится на сторону, с которой проблемы. Чтобы хоть как-то ослабить интенсивность дыхательной деятельности.
Патология сопровождается болями постоянно. По мере прогрессирования симптом становится не столь заметным. Сменяется прочими.
- Симптомы плеврита легких включают сухой кашель. Рефлекс средней интенсивности без отделения мокроты. При усугублении патологического процесса, присоединении бронхита, пневмонии, обнаруживается гнойное отделяемое или слизь полупрозрачного цвета. Признак усиливается по мере прогрессирования болезни.
- Нарушения формы и симметрии грудной клетки при дыхании. Анатомический симптом плеврита легких, при котором пораженная сторона отстает при рефлекторном акте. Это выраженный визуальный признак, по которому заболевание можно идентифицировать.
Используется пульмонологами для диагностики, подтверждения догадок о характере патологического процесса.
Одышка. Ощущение нехватки воздуха при субъективном чувстве напряжения всех сил легких и бронхов, специальной мускулатуры.
Постепенное нарастание проявления нехарактерно. Человек ощущает дискомфорт на одном уровне, но постоянно. Он не проходит сам собой.
Бронходилататоры не помогают, как и прочие препараты. Поскольку причина неприятного ощущения не в спазме.
Цианоз. Признаки плеврита включают в себя изменения оттенка кожи на бледноватый, посинение носогубного треугольника. Это явное указание на недостаток кислорода.
Его поступает слишком мало для обеспечения нормальной работы организма. Отсюда возможные проблемы с головным мозгом, сердцем.
Повышение температуры тела. Встречается не всегда. При среднем и тяжелом течении патологического процесса, наблюдаются показатели на уровне 37-39 градусов Цельсия.
Латентное развитие характеризуется постоянно нормальными цифрами, которые не растут вообще.
- Озноб. Ощущение бегания мурашек по телу. Как при простуде и аналогичных патологиях. Встречается не всегда. Только при некоторых формах расстройства.
- Слабость. Сонливость, снижение работоспособности, чувство ватности тела, тяжести в ногах и руках. Признаки общей интоксикации организма.
- Повышенная потливость. Гипергидроз.
- В некоторых случаях — кровохарканье. Если обнаруживается рак, запущенный туберкулез в качестве основы для болезни.
Нередко наблюдаются симптомы, сопутствующие базовому патологическому процессу. Например, при аутоиммунных вторичных плевритах наблюдается поражение суставов или соединительных тканей организма.
Сухая форма
Протекает не столь выраженно и несет меньше опасности для здоровья и жизни.
Проявления патологического процесса будут такими:
- Болевые ощущения. Тупой дискомфорт в области поражения. Со стороны воспаления. Пациент ложится, принимает вынужденную позу, чтобы хоть как-то облегчить дискомфорт.
- Кашель. Сухой рефлекс без отделения мокроты. Выпота нет, потому и усугубления патологического процесса, как правило, не наблюдается.
- Повышенная потливость.
- Слабость и сонливость.
- Поверхностное дыхание.
- Возможны отдающие в живот боли.
Внимание:
Сухой плеврит маскируется под другие заболевания или сам скрывает симптомы основного патологического процесса. Вероятны трудности с диагностикой и лечением.
Лечение плеврита
Объем лечения при плевритах сильно варьирует и определяется причиной процесса, выраженностью клинической картины и формой заболевания.
Непосредственно в отношении плевритов внимание уделяют симптоматической терапии, а также эвакуации выпота и санации плевральной полости при выраженной экссудации. Больных с острым плевритом, как правило, госпитализируют.
Сколько времени лежат в больнице с плевритом?
Срок лечения в стационаре зависит от тяжести основного заболевания. Если причина плеврита — пневмония, то чаще всего это срок около недели-полутора. Больные тяжелой пневмонией, туберкулезом или раком легкого могут оставаться на лечении дольше, вплоть до месяца и более. Иными словами, сроки очень вариабельны, как и причины плеврита.
Лечение сухого плеврита
Основное внимание уделяют первичному заболеванию, чаще всего таковым является пневмония. Обычно для ее терапии используют различные группы противомикробных препаратов: антибиотики, противовирусные и противогрибковые средства в зависимости от возбудителя.
Успешное лечение приводит также и к разрешению плеврита.
Чтобы снизить интенсивность боли и уменьшить проявления интоксикационного синдрома, используют нестероидные противовоспалительные средства в форме таблеток, свечей или инъекций.

Лечебная физкультура и дыхательная гимнастика дополняют медикаментозное лечение плеврита
Лечение экссудативного плеврита
Как и в случае с сухим плевритом, в приоритете терапия основного заболевания.
Помимо этого важное значение приобретает плевральная пункция. В контексте терапии неспецифических инфекционных плевритов эта процедура выполняется обязательно.
При этом жидкость из плевральной полости удаляют, а затем иногда вводят антибактериальные средства.
При асептических и специфических инфекционных плевритах (туберкулезный плеврит) необходимость в лечебной пункции возникает при накоплении большого объема жидкости. Разово из плевральной полости удаляют не более 1,5 литров экссудата. Если выпот накапливается хронически, разгрузочные пункции проводят раз в неделю. Также в этом случае назначают диуретические средства и ограничивают питьевой режим.
Если в плевральной полости произошло нагноение, объем терапии увеличивают. Пункции выполняют ежедневно, удаляя при этом накопившийся экссудат, выполняя промывание антисептическими растворами и вводя антибактериальные средства. Иногда возникает необходимость в дренировании плевральной полости, что позволяет круглосуточно вводить и удалять из нее жидкость.
Плеврит — симптом рака?
Одна из частых причин асептических плевритов — метастазы в плевру и грудные лимфатические узлы. Причем плеврит в данной ситуации нередко становится первым симптомом, с которым онкологические больные обращаются за медицинской помощью. Метастазированием в органы грудной клетки характеризуются рак молочной железы, яичников, желудка, толстой кишки. Экссудацию может вызвать и первичный рак легкого, проросший в плевру. Однако раньше времени переживать не стоит — инфекционные плевриты вследствие пневмоний встречаются значительно чаще.
Оперативное лечение
К оперативному лечению (декортикации легкого) прибегают при развитии хронической эмпиемы плевры. Эта форма плеврита характеризуется образованием полости с гноем, который разрушает легкое и способствует образованию спаек и шварт в плевральной полости. Суть операции состоит в освобождении поверхности легкого от рубцовой ткани (спаек), а также удалении стенок абсцесса и части легкого, подвергшегося необратимым изменениям. Иногда при обширных процессах даже прибегают к удалению легкого целиком (пневмонэктомия).
Как уже упоминалось, для лечения плеврита необходимо добиться излечения основного заболевания. Экссудативный плеврит при карциноматозе и мезотелиоме плевры — следствие деструкции плевры продуктами распада опухоли. Названные патологии также часто требуют радикальных мер, таких как резекция легкого, иссечение плевры (плеврэктомия), пневмонэктомия.
Физиотерапия
Физиотерапевтические процедуры находят применение при всех видах плеврита, а особенно — при экссудативном. Из наиболее распространенных:
- Индуктотермия (прогревание электромагнитным полем).
- Местные грязевые аппликации.
- Электрофорез.
- Ручной и вибрационный массаж.
- Ультразвуковое воздействие.
- Дыхательная гимнастика.
Указанные методики используют после стихания острых явлений. Главная цель — профилактика образования спаек, которые впоследствии могут стать причиной дыхательных нарушений.

Электрофорез — распространенная физиопроцедура при плеврите
Плевральный выпот
Плевральный выпот следует дифференцировать от отека легких, который обычно известен как вода или жидкость в легких. Плевральная полость — это потенциальное пространство между париетальной плеврой, выстилающей внутреннюю часть грудной стенки, и висцеральной плеврой, выстилающей внешнюю часть легкого.
В этом пространстве есть небольшое количество жидкости (плевральной жидкости), которая служит смазкой. Это гарантирует, что два плевральных слоя не трутся друг о друга, когда легкое расширяется и сжимается во время дыхания. Обычно в плевральной полости содержится около 15 мл серозной жидкости. Эта плевральная жидкость прозрачная и похожа на интерстициальную жидкость. В плевре нет секреторных клеток, которые производят и выделяют слизь, как это наблюдается в других полостях.

Вместо этого плевра представляет собой серозную оболочку, которая позволяет небольшому количеству интерстициальной жидкости (тканевой жидкости) непрерывно проникать в плевральную полость. Наличие мелких тканевых белков придает жидкости легкую слизистую консистенцию. Плевральная жидкость постоянно поглощается лимфатическими сосудами, чтобы предотвратить скопление в плевральной полости. Это поддерживается гидростатическим давлением плевры и кровеносных сосудов, а также осмотическим давлением в плевральной полости.
Плеврит: рентген для диагностики опасного заболевания
Воспаление плевральных листков и выпадение на их поверхности фибрина либо накопление экссудата в плевральной полости легких диагностируется как плеврит, рентген в данном случае наиболее уместен. Он дает разные результаты, интерпретация которых зависит от количества жидкости (экссудативный) либо размеров затемнения (сухой).
Что влияет на рентгенологическую картину легочного плеврита
Причиной развития плеврита может быть, как инфекционное заболевание (сифилис, туберкулез), так и неинфекционное (рана, опухоль).
Если в проекции реберно-диафрагмального синуса есть лишь небольшие скопления экссудата, то они могут быть не видны при рентгенологическом обследовании, поэтому дополнительно назначается еще и УЗИ.
Если же диагностируется сухой плеврит, то фибрин скапливается в местах, где повреждена плевра. В этом случае экссудат не выражен. На ранних стадиях заболевание можно диагностировать лишь в том случае, если пациент сам указывает точку, в которой локализуется боль. Подтверждением станет анамнез течения болезни.
Если на снимке визуализируется большая затемненная область с размытыми контурами, имеющая тенденцию к увеличению и прогрессированию, тогда врачи выделяют еще и такую форму воспаления, как гнойная (эмпиема). Спайки и рубцы после этой формы заболевания , норма. Рентгенограмма их всегда покажет.
Рентген синдромы плевритов легких
Симптомы и признаки определения плеврита на снимках:
- Полное или частичное снижение прозрачности легочного поля в виде затемнения в области грудной клетки с обеих сторон, имеющее однородный интенсивный характер.
- Смещение анатомического пространства в средних отделах грудины в противоположную сторону.
- Если при изменении положения тела пациента на горизонтальное или немного наклоненное, экссудат растекается по полости, образуя затемнение легких однородного характера, то такое явление называется симптомом Ленка.
- Даже при малом скоплении жидкости в синусе появляется ложное ощущение высокого стояния диафрагмального купола.
- Косвенным признаком воспаления является снижение подвижности диафрагмы во время обследования.
- Увеличение между легочным полем и пузырем желудка достигает 2 и более сантиметров (в норме , не более 0,5 см).
- Во время выполнения снимка в позе лежа на боку (латерография) жидкость растекается по нижней части грудины.
Патогенез и классификация
- Воздействие микроорганизмов на плевру. Они проникают внутрь такими путями, как:
- контактный (киста с нагноением, пневмония, туберкулез, абсцесс),
- лимфогенный (ток тканевой жидкости ретроградным путем),
- через прямое инфицирование из-за нарушения целостности тканей (раны, операции, травмы),
- гематогенный.
- Повышенная проникающая способность лимфатических и кровеносных сосудов в связи с наличием васкулита либо из-за влияния токсических продуктов (опухоли, эндотоксины), при ферментах, расщепляющих белок (при остром панкреатите).
- Блокада путей оттока лимфы и нарушение ее циркуляции.
- Аллергия (местная, общая).
Классифицируется заболевание по нескольким показателям.
По этиологии плеврит может быть:
- Инфекционным.
- Неинфекционным (травмы, опухоли, аутоимунные и др.).
По характеру экссудата различают:
- гнойный,
- хилезный,
- гнилостный,
- холестериновый,
- фибринозный,
- серозный,
- геморрагический,
- эозинофильный.
По фазе:
- хронический,
- острый,
- подострый.
По распространенности:
- диффузный,
- осумкованный,
- костодиафрагмальный,
- междолевой,
- парамедиастинальный,
- паракостальный,
- опикальный,
- диафрагмальный.
Экссудативная форма
Экссудативный плеврит характеризуется такими симптомами: одышка, слабость, потливость, повышенная температура тела, озноб, плохой аппетит. В зависимости от разновидности заболевания могут появляться отеки верхней части туловища, осиплость, тахикардия, приглушенные тона в сердце.
Диагностика плеврита начинается с рентгена легких. На рентгенологическом снимке четко видно затемнение с неровной верхней границей и смещение средостения в другую сторону. При затруднениях в постановке диагноза назначаются дополнительные анализы с предварительной откачкой жидкости.
Как описать плеврит на рентгенограмме
Существует унифицированная рентген-техника описания плевритов (экссудативных и фибринозных), позволяющая врачам не пропустить ни одной детали патологии на рентгенограмме.
Общая схема описания рентген-протокола описания плевритов:
- Тени грудино-ключичных сочленений и грудных мышц.
- Костная система.
- Расположение куполов диафрагмы.
- Синусы.
- Корни легких.
- Легочные поля.
- Междолевые щели.
- Средостение.
- Дополнительные томограммы.
Вышеописанная последовательность чтения рентгенограммы при экссудативных плевритах является наиболее оптимальной, так как позволяет постепенно изучить изменения в структурах, которые может затрагивать воспаление плевральных листков. Тем не менее на практике каждый врач-рентгенолог формирует свои принципы к расшифровке рентгенограмм.
Общий анализ изменений на рентгенограмме при экссудативном плеврите
Экссудативный плеврит является частой патологией, которая обнаруживается при выполнении рентгенографии органов грудной клетки. Вследствие этого приведем анализ рентгенологического заключения при наличии эмпиемы плевры справа (см. рентгенограмму 3).
Описание снимка:
Паракостально справа определяется полуверетенообразная тень, которая широким основанием прилегает к переднему, наружному и заднему краю ребер. В сторону легкого обращено широкое основание образования. Контур затемнения сильно подчеркнут, а структура затемнения однородная. Наибольшая интенсивность тени – в центре. В периферической зоне отмечается плавный переход затемнения на соседние зоны с образованием «тупых» углов. Пристеночная плевра утолщена на большом расстоянии.
Заключение:
Рентген-признаки эмпиемы плевры справа.
Рекомендовано:
Рентгенологический контроль в динамике, так как нельзя исключить опухолевый генез плеврита.
Анализируя вышеописанное развернутое описание снимка врачом-рентгенологом, становится понятна интенсивность и локализация образования, но его размеры специалист не указал. Конечно, планируя, что пациент будет выполнять последующие рентгенограммы у него, врач сможет оценить динамику, но человек же может обратиться и в другое медицинское заведение. Очевидно, что «золотые стандарты легочного анализа» следует выполнять. Любая тень должна быть описана по алгоритму «ПоЧиФоРа и ИнРиКоС», что при расшифровке означает:
- положение;
- число;
- форма;
- размеры;
- интенсивность;
- рисунок;
- контуры;
- смещаемость.
Если проанализировать рентгенограмму, очевидно, что тень сердца несколько смещена влево, а правый купол диафрагмы приподнят, что наводит на мысль о возможности наличия опухолевого образования. Следовательно, пациент нуждается в дополнительных исследованиях: рентгенографии органов грудной клетки в правой боковой проекции, томографии.
В заключение, чтобы «набить» глаз, приводим нормальную рентгенограмму легких для сравнения.
Нормальная рентгенограмма легких без экссудативного плеврита (дана для сравнения)
Несмотря на то что экссудативный плеврит на рентгенограмме визуализируется четко, нельзя упускать из виду, что он может быть последствием других заболеваний (опухолей, туберкулеза). Стандартом при выявлении заболеваний легких является рентгенография органов грудной клетки в двух проекциях, и ее необходимо выполнять.