Причины
На сегодняшний день специалисты не могут с полной уверенностью утверждать, что именно является пусковым механизмом воспаления аппендикса.
Принято считать, что главной причиной воспаления аппендикса является закупорка его просвета, в результате чего происходит скопление слизи и ее последующее инфицирование.
Роль наследственной предрасположенности к аппендициту пока изучена недостаточно хорошо. Однако уже сейчас некоторые отечественные и зарубежные специалисты, основываясь на своих клинических наблюдениях, выдвигают предположение, что генетические факторы все же могут способствовать развитию аппендицита. Кроме того, существуют такие врожденные особенности, как изгибы или сужение червеобразного отростка — они могут вызывать застойные явления и воспалительные процессы.
Существуют и менее популярные, но все же принятые к рассмотрению в широких научных кругах теории, затрагивающие возможные причины аппендицита:
- Сосудистая. Есть предположение, что системные васкулиты и другие заболевания сосудов, приводящие к нарушению кровоснабжения слепой кишки, могут стать причиной воспаления червеобразного отростка.
- Эндокринная. Слизистая оболочка толстого кишечника содержит т.н. энтерохромаффинные клетки, которые выделяют вещества, способствующие воспалительным процессам. Именно в аппендиксе таких клеток очень много, поэтому теория считается жизнеспособной.
- Инфекционная. Многие ученые полагают, что инфекционные заболевания (например, амёбиаз или брюшной тиф) способны вызывать воспаление аппендикса. Правда, пока никто не может внятно объяснить, какие именно бактерии можно отнести к специфическим возбудителям аппендицита.
Вопрос-ответ:
Какие симптомы свидетельствуют о возможном аппендиците?
Основные симптомы аппендицита включают боль в правом нижнем квадранте живота, тошноту, рвоту, потерю аппетита, повышенную температуру тела, а также возможное появление диареи или запора.
Как диагностируется аппендицит?
Диагностика аппендицита может включать в себя физический осмотр, анализы крови и мочи, ультразвуковое исследование, компьютерную томографию и лапароскопию. Необходимость проведения каждого из этих методов определяется врачом в зависимости от тяжести симптомов и длительности боли.
Требуется ли операция для лечения аппендицита?
Да, операция — аппендэктомия — является стандартным методом лечения аппендицита, особенно если есть угроза перфорации — прорыва — аппендикса. Однако, если аппендицит был диагностирован на ранней стадии развития, то может быть предложено консервативное лечение, включая антибиотики.
Как проходит операция по удалению аппендицита?
Операция проходит под общим наркозом и может быть выполнена традиционным открытым методом или лапароскопическим методом. В процессе операции хирург удаляет воспаленный аппендикс и производит очистку брюшной полости, если это необходимо.
Как долго длится восстановление после операции по удалению аппендицита?
Восстановительный период после операции по удалению аппендикса может длиться от нескольких дней до нескольких недель, в зависимости от индивидуальной реакции организма и тяжести операции. В большинстве случаев пациенты могут вернуться к своим обычным ежедневным делам через 1-2 недели после операции.
Может ли аппендицит вернуться после операции?
Нет, после удаления аппендикса аппендицит не может вернуться, так как причина его развития — воспаление аппендикса — была устранена. Однако, необходимо соблюдать правильный рацион питания и вести здоровый образ жизни, чтобы избежать развития других проблем со здоровьем в будущем.
Можно ли предотвратить развитие аппендицита?
Хотя аппендицит часто возникает внезапно и нельзя предотвратить его развитие, некоторые здоровые привычки могут помочь уменьшить риск его возникновения. Это включает в себя правильное питание, активный образ жизни, достаточный сон и избегание табачного и алкогольного употребления.
Может ли аппендицит повредить плод при беременности?
Да, аппендицит может повредить плод при беременности, особенно если его диагностируют поздно или если он приводит к прорыву аппендикса. Поэтому в случае появления симптомов аппендицита необходимо немедленно обратиться к врачу.
Классические симптомы при аппендиците
Разумный человек подумает об аппендиците, если почувствует боль у себя в животе или ему пожалуются близкие люди. Не стоит пытаться поставить диагноз, лучше поскорее вызвать «Скорую помощь». Для тех, кто интересуется, как проявляется аппендицит, мы приведем описание наиболее типичных признаков.
Главным симптомом острого воспаления червеобразного отростка считается боль. Она имеет постоянный характер, но разную локализацию:
- наиболее типично начало с правой подвздошной области (в нижней части живота справа над паховой складкой), при этом не имеет типичной иррадиации;
- в половине случаев — согласно симптому Волковича-Кохера начинается в эпигастрии (подложечкой) или вокруг пупка (по Кюммелю), только спустя 1–3 часа переходит в правую подвздошную ямку;
- реже боль сразу носит разлитой характер и распространяется по всему животу, это указывает на признак бурного воспаления при аппендиците.
Атипичный болевой синдром чаще связан с особенностями топографии червеобразного отростка:
- при опущении в малый таз — боль локализуется над лонным сочленением или в глубине тазовых органов, воспаленный аппендикс у взрослых образует множество спаек с кишечником, мочевым пузырем, у женщин — с маткой и придатками, такие симптомы очень схожи с гинекологическими заболеваниями;
- при забрюшинной позиции (ретроцекальной) — ее следует ожидать в правой подвздошной области, пояснице, возможна иррадиация в правое бедро, болезненное мочеиспускание, не наблюдается симптома Щеткина-Блюмберга и напряжения мышц живота;
- для восходящего положения типичны боли в подреберье справа;
- при ретроилеальном (медиальном) положении они занимают всю правую половину живота, распространяются по направлению правого мочеточника, похожи на почечную колику, у мужчин отдают в яичко, у женщин — в половые губы.
На фото у человека явно имеются боли в животе справа, но вызваны ли они аппендицитом еще предстоит доказать
Если болевой приступ стихает, то следует думать о некрозе стенки отростка, гибели нервных окончаний, что является симптомом гангренозного воспаления аппендикса. Внезапное резкое нарастание интенсивности может служить признаком прободения отростка (если «лопнула» стенка), угрозы перитонита и других осложнений.
Иногда хирурги обнаруживают аппендикс в левой половине живота. Это возможно при слишком длинной брыжейке слепой кишки или зеркальном расположении органов. Тогда трудно заранее предположить какую сторону и локализацию болевого синдрома считать симптомом воспаления.
Вторым по значению в диагностике симптомом при подозрении на аппендицит считается рвота и постоянная тошнота. Она имеется у 75% пациентов. Образно рвоту называют «тенью боли». У взрослых пациентов возникает 1–2 раза. Вызывается рефлекторной реакцией при воспалении ограниченного участка брюшины.
Второстепенные симптомы аппендицита у взрослых нетипичны для поражения червеобразного отростка, а отражают общие расстройства функций кишечника. К ним относятся:
- исчезновение аппетита;
- вздутие живота;
- нарушения стула (понос или запор).
Резкая слабость и снижение работоспособности – ранние признаки патологии
Сроки госпитализации при аппендиците
Одним из важнейших моментов в лечении аппендицита является своевременная госпитализация. В случае обнаружения симптомов заболевания, необходимо как можно быстрее обратиться к врачу. Это поможет избежать осложнений и своевременно приступить к лечению.
Если симптомы заболевания не слишком выражены, но все же вызывают тревогу, рекомендуется обращаться к врачу на прием в ближайшее время.
В такой ситуации необходимо соблюдать особую осторожность и контролировать свое состояние.
При развитии острых симптомов, таких как сильная боль в правой нижней части живота, повышенная температура тела и тошнота, необходимо немедленно вызвать скорую помощь и отправиться в больницу. В этом случае любая задержка может привести к серьезным осложнениям.
Сроки госпитализации при аппендиците могут варьироваться в зависимости от тяжести заболевания и общего состояния пациента. Однако, как правило, операция проводится в первые сутки после госпитализации, чтобы предотвратить развитие осложнений и достигнуть наилучшего результата.
Какие симптомы свидетельствуют о возможном аппендиците?
Основные симптомы аппендицита включают боль в правом нижнем квадранте живота, тошноту, рвоту, потерю аппетита, повышенную температуру тела, а также возможное появление диареи или запора.
Как диагностируется аппендицит?
Диагностика аппендицита может включать в себя физический осмотр, анализы крови и мочи, ультразвуковое исследование, компьютерную томографию и лапароскопию. Необходимость проведения каждого из этих методов определяется врачом в зависимости от тяжести симптомов и длительности боли.
Требуется ли операция для лечения аппендицита?
Да, операция — аппендэктомия — является стандартным методом лечения аппендицита, особенно если есть угроза перфорации — прорыва — аппендикса. Однако, если аппендицит был диагностирован на ранней стадии развития, то может быть предложено консервативное лечение, включая антибиотики.
Как проходит операция по удалению аппендицита?
Операция проходит под общим наркозом и может быть выполнена традиционным открытым методом или лапароскопическим методом. В процессе операции хирург удаляет воспаленный аппендикс и производит очистку брюшной полости, если это необходимо.
Как долго длится восстановление после операции по удалению аппендицита?
Восстановительный период после операции по удалению аппендикса может длиться от нескольких дней до нескольких недель, в зависимости от индивидуальной реакции организма и тяжести операции. В большинстве случаев пациенты могут вернуться к своим обычным ежедневным делам через 1-2 недели после операции.
Может ли аппендицит вернуться после операции?
Нет, после удаления аппендикса аппендицит не может вернуться, так как причина его развития — воспаление аппендикса — была устранена. Однако, необходимо соблюдать правильный рацион питания и вести здоровый образ жизни, чтобы избежать развития других проблем со здоровьем в будущем.
Можно ли предотвратить развитие аппендицита?
Хотя аппендицит часто возникает внезапно и нельзя предотвратить его развитие, некоторые здоровые привычки могут помочь уменьшить риск его возникновения. Это включает в себя правильное питание, активный образ жизни, достаточный сон и избегание табачного и алкогольного употребления.
Может ли аппендицит повредить плод при беременности?
Да, аппендицит может повредить плод при беременности, особенно если его диагностируют поздно или если он приводит к прорыву аппендикса. Поэтому в случае появления симптомов аппендицита необходимо немедленно обратиться к врачу.
Норма и расшифровка результата
Состояние оценивается после изучения кишечника на экране. Можно на УЗИ увидеть не только признаки аппендицита, но и другие болезни брюшной полости.
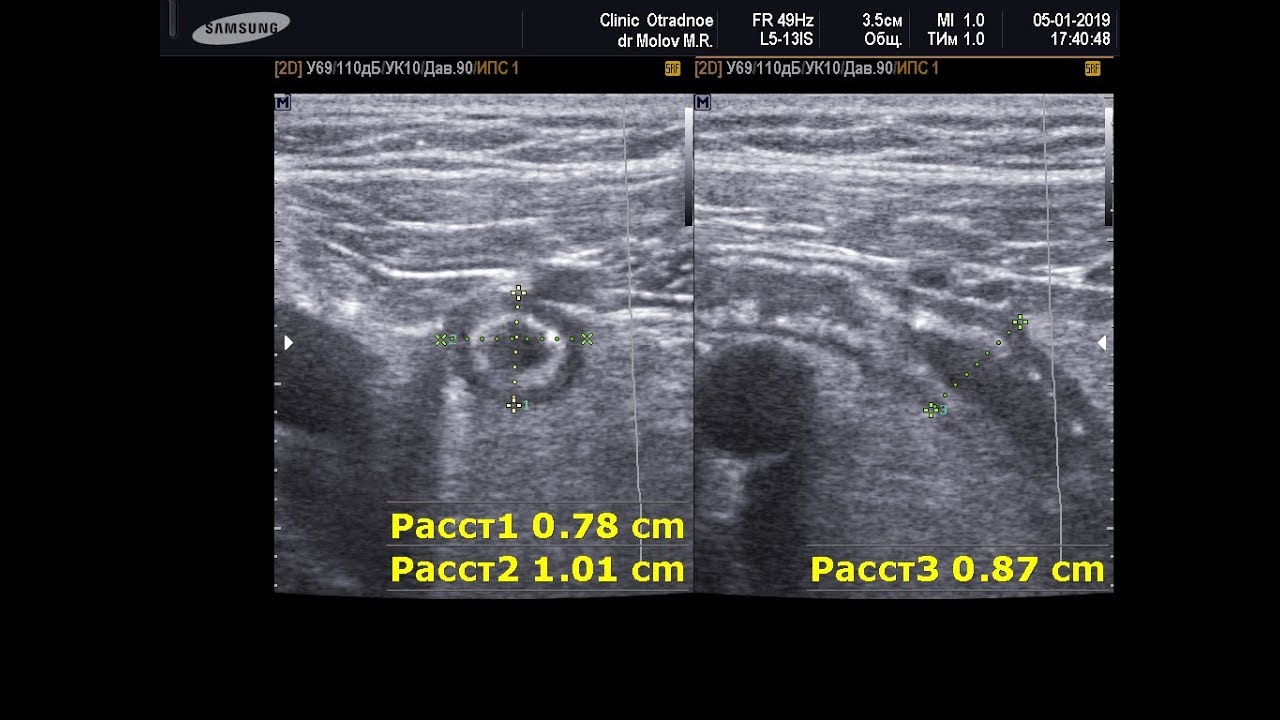
- структура аппендикса имеет несколько изогнутую форму, хорошо видно несколько слоев ткани, выстилающих отросток;
- круглое сечение;
- слепой (закругленный) конец;
- диаметр стенок до 5–6 мм, толщина – 3–4 мм.
Признаки аппендицита на УЗИ:
- отечность, наличие жидкости в самом органе – увеличение размера и диаметра;
- повышение эхогенности (окрашивание тканей в белый цвет, что свидетельствует о воспалительном процессе) в сальнике и жировой клетчатке;
- прерывистая, слоистая структура аппендикса;
- неравномерное утолщение стенок;
- в запущенных случаях, когда имеются симптомы острого живота, виден абсцесс брюшной полости.
Также смотрите видео как выглядит аппендицит на ультразвуковой диагностике:

Пример острого состояние при беременности, смотрите в видео:

Достоверно понять, показывает ли УЗИ аппендицит у взрослого человека, можно после заключения специалиста.
Противопоказания к лапароскопии
Они аналогичны любым другим операциям:
- тяжелые почечные и печеночные заболевания;
- ССЗ в декомпенсации;
- беременность после 26 недель;
- нарушения свертываемости крови.
Кстати, гестация относится к относительным противопоказаниям, потому что не зарегистрировано случаев с негативным воздействием на плод закачанного воздуха при лапароскопии в брюшную полость.
К относительным противопоказаниям также можно отнести:
- перитонит;
- резкое ожирение;
- возраст после 60 лет;
- нетипичное расположение отростка.
Местные противопоказания:
- образование воспалительного инфильтрата вокруг отростка;
- спайки.
Абсцедирующий периаппендикулярный процесс может привести к разрыву при введении воздуха в полость живота. Помимо того, манипуляции в этом участке могут повредить магистральные сосуды и стенки кишечника.
Результаты УЗИ
Если червеобразный отросток визуализируется с признаками воспаления, то такой результат считается положительным. Диагностируется острый аппендицит. Результат отрицателен в тех случаях, когда аппендикс не выявляется в ходе исследования, и признаки воспаления в правом нижнем квадрате не обнаруживаются.
Ультразвуковая диагностика – простой и быстрый способ выявления аппендицита. Этот метод с успехом применяют в диагностической практике, несмотря на низкий процент визуализации нормального аппендикса. При положительном результате проводится незамедлительное хирургическое лечение, а при сомнительном – назначаются дополнительные исследования (например, компьютерная или магнитно-резонансная томография).
У любого человека иногда возникают боли в эпигастральной области или в районе расположения аппендикса. Чтобы не впадать напрасно в панику, нужно знать, как определить аппендицит, и ознакомиться с основными клиническими проявлениями воспалительного процесса в отростке кишечника. Тем более, диагностика данного заболевания вовсе несложная.
Проблема раннего обнаружения воспаления аппендикса состоит в том, что первые болевые ощущения возникают в верхней эпигастральной или околопупочной зоне. Более того, они имеют блуждающий характер, поэтому больной в течение нескольких часов даже не может сказать точно, где именно у него болит живот. Также стоит отметить, что при смене положения тела дискомфорт то усиливается, приобретая колющий, режущий характер, то ослабевает, превращаясь в тупую ноющую боль.
Уже спустя 3-4 часа диагностировать аппендицит можно почти со 100% вероятностью. Пострадавший испытывает сильные расстройства пищеварения, практически не может самостоятельно подняться, принимает вынужденную позу эмбриона из-за сильной боли в правой подвздошной области. Она может ирридировать в пах, поясницу, пупок.
Чаще всего при подозрении на описываемое заболевание, человек пытается сам выяснить, действительно ли у него воспалился аппендикс. Не стоит надавливать и ощупывать себя, лучше использовать проверенные и безопасные приемы диагностики в домашних условиях.
Вот, как определить приступ аппендицита:
- Сначала лягте на правый бок и примите позу эмбриона, а затем – на левый, выпрямив ноги. При воспалении аппендикса в первом случае боль утихает, во втором положении нарастает.
- Кашляните: если у вас аппендицит – вы почувствуете очень сильную боль.
- Согните указательный палец и слегка постучите по животу в правой подвздошной области. Возникновение боли является характерным симптомом.
- Приложите ладонь к тому месту, где дискомфорт ощущается сильнее всего, и слегка надавите, а затем резко отведите руку. Если болевой синдром усилится – у вас приступ аппендицита.
Можно ли определить аппендицит с помощью УЗИ?
Ультразвуковое исследование покажет воспаление отростка только в половине случаев, потому что, как правило, аппендикс не отображается при таком типе осмотра. Гораздо информативнее в этой ситуации рентгеновский снимок, который покажет наличие копролита, закупорившего орган.
УЗИ брюшной полости назначается для исключения других возможных причин болевого синдрома, чаще его проводят у женщин, чтобы выявить наличие гинекологических проблем.
Как по анализу крови определить аппендицит?
Любой воспалительный процесс вызывает резкое повышение лейкоцитов в крови, поэтому анализ биологической жидкости при аппендиците может подтвердить диагноз. Но стоит помнить, что рассматриваемая болезнь – не единственная причина высокой концентрации белых кровяных телец, лабораторное исследование выполняется только в качестве подтверждающего фактора.
Как определяют аппендицит врачи?
В первую очередь доктор выполнит опрос и тщательный осмотр пострадавшего, пропальпирует живот и правую подвздошную область. При остром аппендиците этих манипуляций уже достаточно для постановки диагноза и госпитализации человека.
Стационарное обследование заключается в назначении рентгеновского исследования, микроскопии мочи, анализа крови и компьютерной томографии. Естественно, при угрозе разрыва наполненного гноем аппендикса указанные мероприятия откладываются, потому что необходима срочная операция по отсечению отростка.
Дифференциальная диагностика аппендицита на УЗИ
Мезаденит
Мезаденит — воспаление брыжеечных лимфатических узлов; у детей с острой болью в животе часто ошибочно диагностируют аппендицит.
Мезаденит — доброкачественное состояние, не требует медицинского и хирургического лечения; в остром периоде детей наблюдают.
Инвагинация кишечника
Инвагинация кишечника — внедрение кишки в просвет примыкающего участка; появляется плотная опухоль и приступообразная боль в животе.
Инвагинация кишечника встречается преимущественно у детей до 10 лет; в 90% случаев слепая и подвздошная заходят в ободочную кишку.
Прободная язва
Прободная язва насквозь проходит стенку кишки или желудка; чаще располагается не дальше 2 см по обе стороны от привратника.
При прободной язве «кинжальная» боль пронзает под правым ребром, затем растекается, спустя время охватывает весь живот.
Инфекционный энтероколит
Энтероколит — воспаление слизисто-подслизистого слоя тонкой и толстой кишки; частые причины кампилобактер, сальмонеллы, иерсинии и др.
Когда энтероколит ограничивается илеоцекальной зоной, болит внизу живота, диарея не выраженная; ошибочно диагностируют аппендицит.
При инфекционном энтероколите слоистое строение стенки сохраняется: слизисто-подслизистый слой утолщены, мышечный и серозный слои интактны.
При инфекционном энтероколите сальник и брыжейка никогда не вовлекаются, нет признаков кишечной непроходимости, абсцессов и свищей.
Болезнь Крона
Болезнь Крона в илеоцекальной зоне может имитировать аппендицит.
На УЗИ стенка аппендикса, слепой и конечного отдела подвздошной кишки утолщена, васкуляризация усилена; жир вокруг гиперэхогенный.
Прерывистый внутренний контур указывает на близкую перфорацию; жидкость и газ за пределами кишки, значит перфорация состоялась.
Дивертикулит
Дивертикул – выпячивание стенки кишки, чаще восходящей ободочной и сигмовидной; имеет узкую шейку и расширенное тело.
Половина пожилых людей имеют дивертикулы и не подозревают об этом, пока не наступает воспаление, перфорация, абсцесс.
Мукоцеле отростка
Мукоцеле отростка образуется при нарушении оттока, содержит слизистый секрет; может перерождаться в злокачественную псевдомиксому.
При мукоцеле отросток сильно увеличен, но стенка тонкая и нет воспаления; заполнен густой слизеподобной массой или шариками (миксоглобулез).
На УЗИ вблизи слепой кишки несжимаемая округлая структура; содержит гиперэхогенную неоднородность; позади акустическое усиление.
При мукоцеле стенка отростка тонкая, без признаков воспаления; часто имеется гиперплазия слизистой, которая имитирует опухоль.
Рак слепой кишки
Опухоли в основании отростка нарушают отток и вызывают мукоцеле; таких пациентов часто наблюдают с диагнозом аппендикулярный абсцесс.
Аппендицит на УЗИ брюшной полости: можно ли определить, симптомы и признаки
Ультразвуковое исследование широко применяется при диагностике заболеваний брюшной полости. Это безболезненный и информативный метод, позволяющий обнаружить патологию, провести дифференциальное диагностирование при заболеваниях со схожей симптоматикой, уточнить диагноз.
Одним из наиболее часто встречающихся патологий у детей и взрослых является воспаление червеобразного отростка (аппендикса), или аппендицит. Рассмотрим, виден ли аппендицит на УЗИ брюшной полости, и целесообразно ли использовать эту диагностическую методику.
Можно ли достоверно увидеть аппендицит на УЗИ
Для диагностики аппендицита используют клинические, лабораторные и инструментальные методы. Опытный врач может поставить диагноз на основе жалоб и осмотра пациента в 50% случаев. В остальных случаях проявления болезни могут быть скрыты, или жалобы пациента напоминают другие патологии.
В таких случаях раньше использовали рентген-диагностику, которая помогала дифференцировать атипичные формы аппендицита. С развитием УЗИ, его стали применять, когда клиническая картина вызывала сомнения и требовалось исключить заболевания со схожей симптоматикой. К ним относятся:
- острый или хронический холецистит;
- разрыв кисты яичника;
- внематочная беременность;
- острый пилонефрит;
- цистит;
- мочекаменная болезнь;
- болезнь Крона;
- инфаркт сальника;
- мезентериальный лимфаденит;
- карциноид и др.
Многие из этих патологий дают четкую картину на УЗИ, и это позволяет исключить воспаление червеобразного отростка. Но можно ли по УЗИ брюшной полости определить, есть ли аппендицит, зависит от нескольких факторов, среди которых следующие:
- расположение слепого отростка;
- наличие газов в кишечнике;
- толщина подкожного жирового слоя.
Также индивидуальная чувствительность пациента к боли играет роль при обследовании, так как его проводят без подготовки, в слепой кишке в норме есть определенное количество газов и диагност, чтобы улучшить визуализацию использует дозированную компрессию, надавливание датчиком.
Такой прием позволяет вытеснить газы из слепой кишки, ведь они не пропускают ультразвук, тем самым создав акустическое окно для поиска и изучения червеобразного отростка.
Что такое аппендицит, симптоматика острого аппендицита
Заболевание регистрируется у 10% детей старше 5 лет и людей до 40 лет, хотя не исключена возможность развития у пожилых.
Червеобразный отросток слепой кишки расположен в области правой подвздошной ямки и воспалительный процесс в нем называют аппендицитом.
Заболевание начинается остро, разлитой болью в животе, затем она постепенно принимает очаговый характер и локализуется в правой нижней части живота.
Основные жалобы пациентов, следующие:
- боль, не всегда имеет четкую локализацию, может иррадиировать в пупок, позвоночник, стихание и затем повторное развитие сильного болевого синдрома часто указывает на перфорацию и развитие перитонита;
- температура, обычно не превышает 38 градусов Цельсия;
- тошнота и рвота, а также снижение аппетита могут маскировать патологию под инфекционно токсические заболевания;
- диарея, чаще встречается у детей, вместе с температурой является важным прогностическим признаком у малышей, которые не могут точно описать свои жалобы.
Также у пациентов бывает сухость во рту, язык обложен, присутствуют специфические симптомы аппендицита.
Преимущества и недостатки метода
УЗИ брюшной полости для диагностики аппендицита имеет следующие преимущества:
- безопасность;
- простота проведения;
- дешевизна;
- не инвазивность;
- высокая информативность.
Особенности процедуры в детском возрасте
При диагностике аппендицита у детей, УЗИ брюшной полости используют наиболее часто, так как в детском возрасте заболевание протекает нетипично, да и ребенок не всегда может объяснить, что его беспокоит, где локализуется боль. Червеобразный отросток участвует в формировании иммунитета, поэтому удаление аппендицита у детей должно проводиться только после уточнения диагноза с помощью УЗИ.
УЗИ брюшной полости в большинстве случаев показывает такое заболевание, как аппендицит, поэтому его используют для первичной и дифференциальной диагностики. Для проведения обследования специальной подготовки не требуется. Его проводят трансабдоминально, реже трансвагинально. УЗИ простая, недорогая и информативная методика, используемая при диагностике аппендицита.
Причины развития аппендицита
Причины возникновения острого аппендицита сложны, врачам они малопонятны и полностью не исследованы. Предполагается, что внутри аппендикса есть своя микрофлора. В нормальных условиях эти бактерии не могут проникнуть через слизистую и лимфоидную ткань. Они не вредят организму.
Факторы, способствующие снижению иммунитета, увеличению активности микрофлоры отростка и развитию острого аппендицита, могут быть различны. К ним относят:
- Механические причины. Просвет аппендикса перекрывается каловыми массами. Избыточный рост лимфоидной ткани. Излишнее слизеобразование. “Ленивый” кишечник и частые запоры. Также аппендикс может защемляться при беременности, различными грыжами, опухолями и кистами.
- Возможен каловый камень в воспаленном отростке на ультразвуковой картине аппендицита (рис. 3).
- Наследственность. Иногда проявляется через поколение.
- Рацион питания. Один из главных факторов, способствующих развитию аппендицита. Низкое содержание клетчатки в употребляемых продуктах, жареная и копченая пища, сдоба снижают иммунитет кишечника и ухудшают его работу. Поэтому необходимо правильно питаться, есть больше овощей и фруктов, по возможности ограничить употребление фастфуда.
- Инфекции. Инфекционное поражение различными кокками и палочками, которые могут вызвать воспалительный процесс в аппендиксе.
- Нарушение кровотока. Заболевания сосудов, образование тромбов увеличивают шансы развития аппендицита. При этом заболевание минует начальные стадии и протекает в осложненной форме.
Особенности диагностики у женщин
Из-за особенностей физиологического строения у женщин, боли, характерные для аппендицита, могут быть вызваны внематочной беременностью, воспалением придатков или правого яичника. В итоге, поставить правильный диагноз и назначить эффективную схему терапии, основываясь только на данных лабораторных анализов и пальпации, очень трудно.
Исследование позволяет достоверно отличить аппендицит от гинекологических заболеваний.
Статистически выявлено, что женщины чаще подвержены воспалению аппендикса, нежели мужчины. В этом повинно физиологическое строение.
Во-первых, женские органы мочеполовой системы почти соприкасаются с органами ЖКТ. Так воспаление в половых органах передается мочевому пузырю, уретре и даже кишечнику.
Во-вторых, во время менструации увеличивается кровообращение, матка «разбухает», сдвигает другие органы и оказывает давление на аппендикс. Поэтому возможна комплексная терапия. Особенно в зоне риска находятся будущие мамы. Растущая матка сдавливает другие внутренние органы, нарушая нормальное кровообращение.
При острых болях в животе в период беременности показана УЗ-диагностика брюшной полости в целом, и области аппендикса в частности Причины воспаления аппендикса у беременных до конца не изучены. По одной из версий, увеличивающаяся в размерах матка давит на другие органы, сдвигая их. В результате происходит закупоривание просвета между аппендиксом и кишкой, которое нарушает кровообращение, ведущее к воспалению. Получается, что сама беременность, нередко, провоцирует аппендицит. По статистике среди женщин острый аппендицит диагностируется чаще именно у беременных.
Основные признаки аппендицита у беременных:
- боли в верхней части живота или области пупка, постепенно переходящие в нижнюю правую область;
- диарея, тошнота, рвота;
- высокая температура;
- отсутствие аппетита;
- бледность кожных покровов;
- потливость.
Иногда беременные отмечают боль не только над маткой, но и по всему животу, а также усиление болевых ощущений в лежачем положении на правом боку. При низком расположении отростка боль отдает в ноги, при этом характер таких болей сильно различается, поэтому обязательно показано ультразвуковое исследование.
При этом угроза сохраняется и в послеоперационный период. Показан прием антибиотиков, будущим мамам назначают общеукрепляющие средства и успокоительные, т.к. все переживания передаются малышу.
Маленькие дети часто не могут описать характер и интенсивность болей. Они плачут, капризничают, подтягивают ноги к животу. Все это затрудняет постановку диагноза. Чаще всего данному заболеванию подвержены дети школьного возраста.
Из-за физиологических особенностей детей, к аппендициту часто добавляется воспаление органов брюшины, что грозит развитием аппендикулярного перитонита. Провоцируют воспаление вирусы, инфекции, врожденные патологии отростка, попадание в просвет аппендикса каловых масс, инородных тел, гноя, паразитов.
Ребенок не всегда способен описать характер болевых ощущений, здесь на помощь приходит безопасное УЗ-обследование.
Иногда резекция аппендикса по различным клиническим показаниям противопоказана. Такие случаи встречаются реже, но имеют место быть. В итоге аппендицит лечат антибиотиками, без хирургического вмешательства. Полностью излечить отросток не получится, и аппендицит переходит в хроническую форму. В период обострения показано лечение в стационаре под бдительным наблюдением врачей.














