3 триместр
В 30-34 недели беременности проводится третий дородовый осмотр для оценки роста и развития плода и диагностики поздних сердечно-сосудистых заболеваний.
Показатели скрининга следующие:
- развитие плода (оптимальным является развитие головки; развитие таза или поперечное развитие может привести к кесареву сечению);
- измерения плода (вес, размер конечностей, окружность головы, внутренние органы и т.д.);
- наличие инфильтрата в пуповине;
- плацента (положение, структура, степень зрелости);
- оценка состояния матки и родового канала.
В современной ультразвуковой диагностике есть два дополнительных обследования, которые дают наиболее полную картину состояния плода:
- УЗДГ (допплеровское ультразвуковое исследование кровотока между маткой и плацентой) — для оценки кровотока в маточной и пупочной артериях и ММА плода. Тест выявляет аномалии плаценты (прерывание) и оценивает гипоксию плода (недостаток кислорода). При необходимости она проводится в третьем триместре.
- Эхо-КГ (УЗИ сердца плода) — этот тест выявляет врожденные пороки сердца у плода на ранней стадии. Во втором триместре беременности, начиная с 20-й недели. Это ультразвуковое исследование может быть назначено и по дополнительным показаниям.
Безопасно ли?
Стандартное двухмерное исследование абсолютно безвредно для плода и будущей матери и может проводиться так часто, как рекомендует акушер-гинеколог. Дополнительные УЗИ назначаются по разным причинам: контроль, неудобное положение ребенка и пр. Единственная проблема — это время, так как его рекомендуется принимать в определенные недели беременности.
Ультразвуковой скрининг при беременности является важным и безопасным диагностическим этапом во время беременности, предоставляя информацию о состоянии плода и помогая выявить аномалии на ранней стадии.
Срок, когда на УЗИ видно эмбрион, и почему он бывает незаметен
Беременным женщинам ультразвуковое исследование назначают планово 3 раза за весь срок вынашивания. Но некоторые выполняют его самостоятельно, когда на УЗИ видно эмбрион. Этот срок начинается не с момента задержки месячных, а немного позже.
В какие сроки проводится исследование
Клинические протоколы предполагают обязательное УЗИ на 10-11 неделе, когда эмбрион уже перешел в стадию плода, видно наличие основных органов, расположение плаценты, толщину шейной складки и длину носовой кости, которые являются показателями аномалий развития. Но некоторые женщины спешат обследоваться пораньше.
В акушерстве не всегда есть необходимость в проведении исследования для подтверждения беременности. Исключение составляет применение вспомогательных репродуктивных технологий и случаи, когда имеется привычное невынашивание, при котором выкидыш случается на малом сроке.
Оплодотворение происходит в ампулярном отделе маточной трубы. Зиготе требуется время, чтобы попасть в полость матки и имплантироваться в эндометрий. Когда эмбрион на УЗИ визуализируется, зависит от сроков прикрепления и начала его роста. Чаще всего это соответствует 4 неделе беременности.
Виды ультразвука
На какой неделе на УЗИ можно увидеть зародыш, зависит от качества аппаратуры и метода диагностики. Исследование в малом сроке проводят через брюшную стенку трансабдоминальным датчиком и вагинально. В первом случае необходим наполненный мочевой пузырь, чтобы лучше было видно матку и ее содержимое.
Второй способ считается более точным. Специалист использует насадку, которая вводится во влагалище. Расстояние до внутренних половых органов уменьшается, поэтому изображение получается лучше.
Безопасна ли процедура на стадии формирования ребенка
Современные врачи имеют хорошее подспорье в виде УЗИ, когда можно на этапе закладки оценить органы и решить, насколько правильно происходит формирование ребенка. Но это касается поздних сроков развития малыша. На ранних этапах безопасность проведения исследования вызывает споры.
AIUM (Американский Институт Ультразвука в Медицине) в руководстве по безопасности медицинского ультразвука (2009 год) дает рекомендации по безопасности диагностики. Считается, что срок, в каком появляются на УЗИ зачатки эмбриона, является критическим в развитии головного мозга. Ультразвуковые волны обладают тепловым и механическим действием на ткани. Это может вызывать нагрев формирующихся нервных клеток и нарушить их деление.
Опасность имеется и в сроке, в каком видно плод. Локальное воздействие ультразвука на стенку матки может приводить ее в тонус, что способствует самопроизвольному выкидышу.
Поэтому рекомендации по проведению УЗИ следующие:
- использовать минимально необходимую мощность;
- продолжительность исследования сократить;
- не проводить без медицинских показаний;
- не выполнять в допплеровском режиме в первом триместре беременности.
Исследования на мелких животных подтвердили повреждающее действие высокой мощности ультразвука на структуры головного мозга и глаза. У людей такие эксперименты провести невозможно, поэтому негативное влияние только предполагается.
Почему можно не увидеть ничего
Некоторые женщины самостоятельно обращаются в медицинские центры, но уходят от врача с результатом, что на УЗИ не видно эмбриона. При подтвержденной с помощью теста или анализа на ХГЧ беременности такая ситуация возможна, если диагностику провести рано. Для имплантации зародыша необходимо время, поэтому в сроке до 3 недель можно не обнаружить плодный пузырь. О нормально протекающей беременности свидетельствуют размеры желтого тела, которые должны быть в пределах 20-30 мм. Если больше — это уже киста, которая не является подтверждением оплодотворения.
Отсутствие эмбриона в полости матки при положительном тесте бывает следствием внематочной беременности. Это состояние требует хирургической помощи.
Гинекологи советуют не спешить на обследование при появлении задержки. Даже если женщина не планирует сохранять беременность, проводить УЗИ лучше через 1-2 недели от дня предполагаемых месячных. При этом в полости матки точно будет видно плодное яйцо. А тем, кто собирается рожать, нужно оставить ультразвуковое исследование до установленных минимальных сроков.
Как меняется уровень ХГЧ в зависимости от срока беременности
Человеческий гонадотропин хорионический (ХГЧ) — это гормон, который производится женской плацентой во время беременности. Уровень ХГЧ может служить индикатором развития плода, а также помогает определить срок беременности.
Максимальный уровень ХГЧ достигается между 7-11 неделями беременности. В этот период могут появиться признаки беременности, такие как тошнота, рвота, чувство усталости и грудная боль. Обычно уровень ХГЧ на пике достигает 225 000 мИЕ/мл.
После этого, уровень ХГЧ постепенно снижается. В 16-20 недель беременности уровень ХГЧ достигает 20 000-100 000 мИЕ/мл, а после 20 недель беременности его уровень стабилизируется.
Изменение уровня ХГЧ может быть использовано врачами при проведении ультразвукового обследования, чтобы определить срок беременности и состояние плода. Следовательно, уровень ХГЧ является важным показателем в течение беременности.
Связь уровня ХГЧ и частоты сердцебиения плода при УЗИ
Почти все женщины, проходящие УЗИ во время беременности, слышат сердцебиение своего малыша и видят эмбрион уже на ранних сроках. Это возможно благодаря уровню ХГЧ в крови.
ХГЧ (гонадотропин хорионический) – это гормон, образующийся при беременности и выделяющийся плацентой. Уровень ХГЧ может быть измерен в крови женщины в течение беременности.
Максимальное значение ХГЧ достигает в 10-11 недель беременности. Когда уровень ХГЧ достигает максимальной отметки и начинает падать, частота сердцебиения плода также снижается. Обычно, на 10-11 неделе беременности, частота сердцебиения плода на УЗИ составляет около 170 ударов в минуту и снижается вплоть до 120-160 ударов в минуту в 14-16 недель беременности.
Важно знать: хотя уровень ХГЧ и частота сердцебиения плода связаны, это не всегда точно отражает прогресс беременности. Некоторые женщины могут иметь более высокий уровень ХГЧ, несмотря на то, что их беременность меньше, в то время как другие женщины могут иметь более низкий уровень ХГЧ, несмотря на то, что их беременность больше.
Связь уровня ХГЧ и частоты сердцебиения плода при УЗИ является одним из признаков, что ваш малыш развивается правильно.
Беременность – это удивительный процесс, показатели которого могут быть измерены и отслежены. Связь уровня ХГЧ и частоты сердцебиения плода при УЗИ является одним из признаков, что ваш малыш развивается правильно.
Другие аномалии плодного яйца
Кроме такой патологии, как «плодное яйцо неправильной формы», существует ряд патологических процессов, которые могут спровоцировать замирание беременности или выкидыш.
Маленькое плодное яйцо. Устанавливая данный диагноз, специалисты соотносят размеры плодного яйца со сроком беременности, в результате чего определяется развитие плода в утробе матери, насколько правильным оно является. Установление времени вынашивания производится по тому же размеру яйца, поэтому данная аномалия развития зачастую не имеет под собой оснований, а является лишь следствием неточного определения срока беременности. Однако, бывают случаи, когда плодное яйцо замедляет темпы роста и развития ввиду замершей беременности. В данной ситуации необходимо проведение ряда дополнительных исследований, направленных на определение уровня гормонов в крови женщины.
Большое плодное яйцо. Данная аномалия плодного яйца является разновидностью замершей беременности и имеет название анэбриональная беременность. При такой патологии, как большое плодное яйцо, на снимке УЗИ можно рассмотреть все признаки оплодотворения, сформированные оболочки плодного яйца, нормальный рост плодного яйца, однако при отсутствии эмбриона. Ультразвуковое исследование, в процессе которого можно установить данное состояние, нужно делать не позже, чем на 6-7 неделе беременности. Но и в этом случае не стоит торопиться с неутешительными выводами и настраивать себя на искусственный аборт, так как данный диагноз иногда устанавливается ошибочно, по причине неправильно определенного срока беременности или малых размеров эмбриона, который аппарат просто не может «увидеть».
Вытянутое плодное яйцо. Нормальной формой плодного яйца считается круглая либо овальная. Вытянутое плодное яйцо может сигнализировать о возможном риске потери ребенка. Причина данного явления заключается, как правило, в повышенном тонусе мышц стенок матки. Своевременная диагностика такого вида деформации плодного яйца при условии строгого соблюдения женщиной рекомендаций врача позволит предупредить прерывание беременности, сохранив жизнь ребенку. Женщинам с такой патологией рекомендуется назначение препаратов, которые снижают тонус матки, а также постельный режим и лишенную стрессов, спокойную обстановку до того момента, когда плодное яйцо не примет свою первоначальную правильную форму. Динамику развития плодного яйца, положительные либо отрицательные сдвиги необходимо контролировать при помощи ультразвукового исследования.
Пузырный занос. При данном заболевании плодного яйца происходит трансформация ворсинок хориона в пузырьки, которые заполнены жидкостью светлого оттенка. Располагаются пузырьки на шнуровидных стебельках, между ними обнаруживаются частички децидуальной оболочки. Их величина может варьироваться от размера просяного зерна до вишни, конгломераты пузырьков — гроздевидные. Известны три формы пузырного заноса, в зависимости от степени пролиферации и анаплазии:
- доброкачественная: характеризующаяся отсутствием пролиферации и анаплазии;
- злокачественная (потенциально): характеризующаяся наличием гиперплазии и персистентной анаплазии эпителия хориона;
- злокачественная: с наличием выраженной пролиферации и анаплазии эпителия хориона.
Одним из основных симптомов пузырного заноса является маточное кровотечение, начало которого происходит в течение первых недель беременности. Периодически ослабевая и усиливаясь, оно заканчивается в момент рождения заноса. Кровь отличается темным цветом, в редких случаях в ней присутствуют пузырьки заноса. Характер кровотечений – необильный, усиливающийся в период рождения пузырного заноса. Диагностику заболевания проводят на основании вышеперечисленных проявлений пузырного заноса. Дополнительным средством, которое может быть назначено для подтверждения диагноза, являются биологические реакции на определение беременности, ввиду того, что при такой патологии, как пузырный занос, в организме женщины происходит образование большого количества гонадотропных гормонов.
Вследствие того, что данные диагнозы устанавливаются в первом триместре беременности, т.е. на самых начальных сроках вынашивания плода, благодаря тщательным исследованиям и наблюдениям за развитием эмбриона, у женщин имеется немалый шанс исправить ситуацию и дать ребенку появиться на свет.
Когда можно подтвердить беременность с помощью УЗИ?
Бежать на УЗИ на следующий день после незащищенного секса смысла нет. Размеры яйцеклетки, даже оплодотворенной, не позволяют видеть ее при ультразвуковой визуализации. Какой срок позволяет увидеть плодное яйцо и определить его размеры? Увидеть эмбрион можно, когда плодное яйцо будет не менее 1 см. Если произошла задержка менструального кровотечения на неделю, к этому времени процесс гестации ориентировочно достиг 6 недель. К этому периоду при диагностике высокоточным аппаратом плодное яйцо уже видно. Определить наличие сердцебиение эмбриона и рассмотреть его строение пока невозможно.
Из-за особенности УЗ-диагностики в раннем периоде гестации, а именно необходимости вводить трансдюсер во влагалище, такое обследование проводится строго по показаниям. Основаниями является подозрение на внематочное закрепление плодного яйца, пузырный занос.
Могут быть и иные соображения, исходя из которых гинеколог предлагает женщине эту процедуру.
Когда квалифицированный многоопытный специалист на хорошем аппарате, дающем качественную визуализацию, способен распознать признаки беременности? После 3-х недель. Внематночное расположение и закрепление плодного яйца УЗИ диагностирует после 2 недель (трансвагинально) и на 20-й день после зачатия (через брюшину). В помощь данным УЗ-диагностики обычно назначают анализ крови. Показатели ХГЧ позволяют судить об имплантации эмбриона. На 7-8 неделе (примерно с 10 дня задержки) хороший УЗ-диагност определяет беременность практически со 100% достоверностью.
Почему плодное яйцо пустое: причины
Точную причину анэмбрионии установить довольно сложно, ее определяют с учетом имеющихся симптомов и результатов обследования беременной женщины. Виновниками такого явления могут быть различные факторы, связанные с особенностями организма матери.
Причин, почему не развивается эмбрион в плодном яйце, несколько:
- генные мутации, не зависящие от генов родителей;
- болезни эндометрия атрофического, воспалительного характера;
- дефекты строения репродуктивных органов матери;
- нарушение кровосвертываемости;
- слишком плотное закрепление зародыша в матке;
- слабый местный иммунитет миометрия;
- расстройство сократительной функции матки из-за неправильного обмена веществ и хронических воспалительных процессов в маточных тканях;
- дефицит фолиевой кислоты.
Генные мутации
Это ведущая причина того, почему плодное яйцо пустое. Хромосомные отклонения могут появляться на разных стадиях:
- При оплодотворении яйцеклетки двумя сперматозоидами.
- Во время дальнейшего деления клеток.
Болезни эндометрия
Отсутствие эмбриона в плодном яйце может быть связано с хронически протекающим эндометритом и синдромом регенераторно-пластической недостаточности эндометрия. Хронический воспалительный процесс приводит к изменениям в работе местного иммунитета, снижающим восприимчивость слизистых.
Кроме того, при вялотекущем и длительном воспалении происходит склеивание эритроцитов в развивающихся ворсинах хориона, что в итоге приводит к формированию мини-тромбов.
Дефекты строения репродуктивных органов
Речь идет о врожденных или приобретенных структурных особенностях, обусловленных полипами, миомой или синехиями. Подобные заболевания сопровождаются гормональным дисбалансом и изменением рецептивности эндометрия.
Нарушение кровосвертываемости
Зародыш может погибнуть на ранних сроках гестации из-за недостатка питания при образовании тромбов в межворсинчатом пространстве, когда в силу разных причин развивается тромбофилия.
Слишком плотное закрепление эмбриона
Чрезмерно глубокое внедрение зародыша бывает в 2-х случаях: если он активно растет, а маточный миометрий недостаточно подготовлен к имплантации эмбриона, или при функциональной незрелости эндометрия.
Слабый местный иммунитет
Ареактивность миометрия – одна из возможных причин того, что плодовое яйцо оказалось без эмбриона. Оно сохраняется в матке из-за недостаточного иммунного ответа, который в норме вызывает отторжение зародыша как инородного тела.
Расстройство сократительной функции
Пустой плодный мешок не отторгается при некоторых хронических патологиях матки, сопровождающихся нарушением формирования рецепторов к веществам-стимуляторам маточных сокращений (утеротоническим). Очень часто сократительная способность матки падает в силу неправильного внутритканевого обмена веществ.
Дефицит фолиевой кислоты
Данная кислота – непосредственный участник процесса деления клеточного ДНК. Если ее недостаточно на ранних сроках гестации, хромосомы расходятся и располагаются неправильно.
Какое УЗИ делают на ранних сроках беременности?
В рамках первого скрининга плановое УЗИ назначают не ранее 10 недели гестационного периода
Своевременный осмотр позволяет выявить и предотвратить некоторые врожденные патологии, такие как: синдром Дауна, патологическое развитие нервной трубки, триплодии (наличие трех хромосомных наборов), синдром Эдвардса и другие.
Однако в некоторых случаях УЗИ проводят внепланово:
- женщина подозревает наличие беременности, домашний тест показывает положительный результат, а менструация есть. В таком случае исследование назначается на любом сроке, чтобы подтвердить или опровергнуть беременность и исключить риск внематочного закрепления эмбриона;
- после экстракорпорального оплодотворения УЗИ на самых ранних сроках беременности назначается параллельно с лабораторными анализами для сравнения динамики развития плода. Ультразвук после ЭКО мониторит состояние плодного яйца (или нескольких яиц в случае, если развивается многоплодие);
- в анамнезе женщины есть случаи самопроизвольных выкидышей. Проверяется состояние шейки матки, если есть риск, то корректируется лечение и наносятся специальные швы для исключения преждевременного раскрытия шейки;
- пациентки старше 35 лет. Гормональный баланс с возрастом может нарушаться, что приводит к самопроизвольному прерыванию беременности. Задача УЗИ – выявить и предотвратить возможные осложнения;
- у матери или отца ребенка в роду присутствуют генетические заболевания или родители малыша – близкие родственники;
- ранее были замершие беременности, уже есть дети с врожденными патологиями.
Особенно актуально проведение УЗИ, в случае если оплодотворение произошло под влиянием алкоголя. Даже если отец и мать абсолютно здоровы, предсказать, как будет развиваться плод сложно. Проведение скрининга на первых неделях позволит подробно рассмотреть, насколько правильно формируется организм ребенка.
Определение срока беременности
Когда у женщины поздняя овуляция, тест покажет беременность только через 2 недели. При результате ХГЧ в 1000-2000 мЕд/л можно говорить об удачном подсаживании эмбриона.
Какой срок ставят различные методы (УЗИ, акушерский, эмбриональный)
Акушерский метод принимает за точку отсчета 1 день последней менструации. Эмбриональный считает срок от дня зачатия, совпадающего с днем овуляции. Этот срок на 2 недели короче, чем акушерский. При проведении УЗИ за основу берут именно акушерский метод. Точность исследования зависит от срока – до 12 недель погрешность составляет 1-2 дня, до 28 недель неделю в обе стороны. На более поздних сроках погрешность увеличивается еще больше.
УЗИ эмбриона – это недорогой, достаточно информативный, доступный и безболезненный способ наблюдения за беременностью. Благодаря исследованию лечение имеющихся патологий назначат вовремя.
Какие показатели оцениваются
Будущим мамам необходимо знать несколько основных понятий, использующихся врачами-узистами и гинекологами. Часто они применяют термин «акушерский срок беременности», под которым подразумевается срок развития плода (он вычисляется в неделях и днях). Кроме этого, широко используется термин «эмбриональный срок», который рассчитывается от даты зачатия и примерно на 2 недели короче акушерского. Для оценки срока гестации применим лишь первый способ расчета.
Современные аппараты УЗИ вычисляют срок беременности автоматически, ориентируясь на базовые параметры, вводимые перед проведением процедуры. УЗ-исследование на раннем этапе проводится для:
- определения стадии развития плода;
- обнаружения «замершей» беременности;
- выявления разных нарушений или внутриутробных аномалий.
На этапе первичного скрининга (11-13 недели) врач изучает маточные стенки, сам орган и его придатки, кроме того, оцениваются такие показатели роста эмбриона, как:
- хорион (внешняя оболочка плаценты);
- желточный мешок (внеэмбриональное, полукруглое образование между амнионом и хорионом).
На этом же этапе проводится детальное исследование воротниковой зоны эмбриона – участка между тканями и кожей в области шеи. Толщина воротниковой зоны обозначается аббревиатурой ТВП, которая в норме не должна превышать 2,7 мм. Нормативные показатели указаны в таблице:
| Срок гестации | Толщина воротникового пространства (мм) | ||||||||
| По Н.А. Алтыник, М.В. Медведеву | По Е.А. Шевченко | По Е.С. Некрасовой | |||||||
| 5 | 50 | 95 | 5 | 50 | 95 | 5 | 50 | 95 | |
| 11 недель – 11 недель и 6 дней | 0,8 | 1,6 | 2,4 | 0,5 | 1,4 | 2,2 | 0,9 | 1,3 | 2,1 |
| 12 недель – 12 недель и 6 дней | 0,7 | 1,6 | 2,5 | 0,6 | 1,5 | 2,5 | 1,0 | 1,6 | 2,4 |
| 13 недель – 13 недель и 6 дней | 0,7 | 1,7 | 2,7 | 0,7 | 1,6 | 2,4 | 1,2 | 1,8 | 2,5 |
Существует такой термин описательной статистики, как процентиль. Его среднее значение указано в графе «50», а в столбцы «95» и «5» внесены максимально и минимально допустимые значения. Еще один параметр, который исследуется до сих пор – это носовая косточка. На 11-13 неделе она тоже должна визуализироваться в ходе ультразвукового исследования. На данном этапе измеряется копчико-теменной размер эмбриона (КРТ). Для ребенка на раннем сроке развития (11-13 неделя) нормой считается 45-80 мм. В таблице ниже указаны нормальные показатели по срокам беременности.
| Срок гестации (н. – недели, д. – дни) | КТР в см | Срок гестации | КТР в см |
| 6 н. 2 д. | 0,55 | 10 н. 2 д. | 3,32 |
| 6 н. 3 д. | 0,61 | 10 н. 3 д. | 3,46 |
| 6 н. 4 д. | 0,68 | 10 н. 4 д. | 3,6 |
| 6 н. 5 д. | 0,75 | 10 н. 5 д. | 3,74 |
| 6 н. 6 д. | 0,81 | 10 н. 6 д. | 3,89 |
| 7 н. | 0,89 | 11 н. | 4,04 |
| 7 н. 1 д. | 0,96 | 11 н. 1 д. | 4,19 |
| 7 н. 2 д. | 1,04 | 11 н. 2 д. | 4,35 |
| 7 н. 3 д. | 1,12 | 11 н. 3 д. | 4,51 |
| 7 н. 4 д. | 1,2 | 11 н. 4 д. | 4,67 |
| 7 н. 5 д. | 1,29 | 11 н. 5 д. | 4,83 |
| 7 н. 6 д. | 1,38 | 11 н. 6 д. | 5 |
| 8 н. | 1,47 | 12 н. | 5,17 |
| 8 н. 1 д. | 1,57 | 12 н. 1 д. | 5, 34 |
| 8 н. 2 д. | 1,66 | 12 н. 2 д. | 5,52 |
| 8 н. 3 д. | 1,76 | 12 н. 3 д. | 5,70 |
| 8 н. 4 д. | 1,87 | 12 н. 4 д. | 5,88 |
| 8 н. 5 д. | 1,97 | 12 н. 5 д. | 6,06 |
| 8 н. 6 д. | 2,08 | 12 н. 6 д. | 6,25 |
| 9 н. | 2,19 | 13 н. | 6,43 |
| 9 н. 1 д. | 2,31 | 13 н. 1 д. | 6,63 |
| 9 н. 2 д. | 2,42 | 13 н. 2 д. | 6,82 |
| 9 н. 3 д. | 2,54 | 13 н. 3 д. | 7,02 |
| 9 н. 4 д. | 2,67 | 13 н. 4 д. | 7,22 |
| 9 н. 5 д. | 2,79 | 13 н. 5 д. | 7,42 |
| 9 н. 6 д. | 2,92 | 13 н. 6 д. | 7,63 |
| 10 н. | 3,05 | 14 н. | 7,83 |
| 10 н. 1 д. | 3,18 |
Кроме КТР врач проводит оценку бипариетального и лобно-затылочного размера плода. Первый показатель – это расстояние между висками, второй представляет расстояние от затылочной до лобной кости.
| Срок беременности (недели) | Бипариентальный размер (мм) | Лобно-затылочный размер (мм) | ||||
| 10 | 50 | 95 | 10 | 50 | 95 | |
| 11 | 13 | 17 | 21 | — | — | — |
| 12 | 18 | 21 | 24 | — | — | — |
| 13 | 20 | 24 | 28 | — | — | — |
| 14 | 23 | 27 | 31 | — | — | — |
| 15 | 23 | 31 | 31 | — | — | — |
| 16 | 31 | 34 | 37 | 41 | 45 | 49 |
Среднее значение указано в колонке «50», максимальное и минимальное в столбцах «95» и «5». Отдельно врач изучает размер плодного яйца. Средние значения последнего такие:
| Срок по последней менструации (недели) | Срок по зачатию (недели) | Внутренний диаметр (мм) | Площадь (кв. мм) | Объем (мм в кубе) |
| 5 | 3 | 18 | 245 | 2187 |
| 6 | 4 | 22 | 363 | 3993 |
| 7 | 5 | 24 | 432 | 6912 |
| 8 | 6 | 30 | 675 | 13490 |
| 9 | 7 | 33 | 972 | 16380 |
| 10 | 8 | 39 | 1210 | 31870 |
| 11 | 9 | 47 | 1728 | 55290 |
| 12 | 10 | 56 | 2350 | 87808 |
| 13 | 11 | 65 | 3072 | 131070 |
Кроме этого обязательно исследуется частота сердечных ударов. Норму можно определить по усредненным значениям, указанным в таблице:
| Неделя гестации | Частота сердечных сокращений (ударов в минуту) |
| 10 | 161-179 |
| 11 | 153-177 |
| 12 | 150-174 |
| 13 | 147-171 |
| 14 | 146-168 |
Состояние плода и матери
На 33 неделе беременности активное развитие плода хорошо видно при проведении последнего планового УЗИ.
У ребенка уже практически полностью сформированы как нервная система, так и все основные органы чувств.
Именно на этом сроке ребенок уже открывает глаза и хорошо видит все происходящее вокруг него. Он понимает, когда наступает утро, а когда – ночь.
По окончанию третьего триместра беременности плод уже способен различать все знакомые голоса и очень четко реагирует на разные звуки.
У малыша формируется определенный распорядок и режим дня. Последнее УЗИ хорошо демонстрирует то, как малыш подрос и стал самостоятельным.
На 33 неделе специалисты рекомендуют молодым родителям начинать включать детям приятную музыку и читать сказки.
Видео:
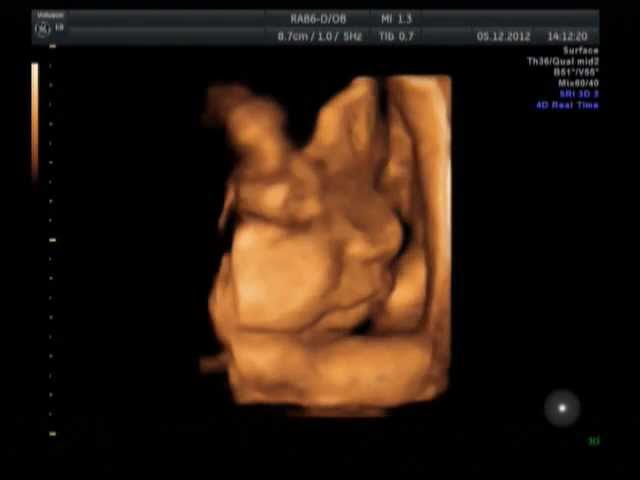
К окончанию 33 недели, непосредственно перед самыми родами, можно заметить увеличившуюся активность плода, который начинает много двигаться и перемещаться.
Движения малыша становятся более целенаправленными и координированными. Значительно укрепляется на этом сроке мышечная масса плода, он становится более сильным.
На фото и видео с УЗИ хорошо видно, что к 33 неделе увеличивается в своих размерах сердце ребенка, практически полностью сформирована его эндокринная система.
Организм малыша уже в состоянии самостоятельно противостоять различным видам инфекций.
Фото:
На УЗИ в этот период можно наблюдать практически полностью сформированные черты лица младенца, которые приобретают правильную форму и занимают свое место.
Для этого срока имеется и норма основных показателей развития малыша. Плод уже может специфически проявлять свое недовольство к тем вещам, которые ему не нравятся.
На последнем плановом УЗИ можно заметить, как малыш проявляет свои эмоции и чувства. Он уже практически полностью готов появиться на свет.
У будущей мамы на этом сроке беременности происходят резкие изменения во внешности.
Эти изменения отражаются на самочувствии женщины, причем не в лучшую сторону. У беременной появляется сильная одышка и неприятное чувство изжоги.
Перед самыми родами будущая мама сможет ощутить, как ее живот начнет потихоньку опускаться вниз, что будет способствовать некоторой стабилизации общего самочувствия.
Проконтролировать все происходящее позволяет последнее УЗИ, показатели которого дают возможность оценить готовность плода к появлению на свет.
На 33 неделе ребенок начинает ежедневно прибавлять в весе, который увеличивается в среднем на 20 грамм.
Для данного срока в развитии малыша норма некоторых показателей несколько возрастает в сравнении с предшествующим периодом.
Будущая мама начинает испытывать возрастающее напряжение на своем позвоночнике. Сам живот к 33 неделе становится все более тяжелым, а женщине все сложнее удержать свое равновесие.
Будущие мамы в это время жалуются на появление растяжек, которые портят их внешность.
Фото:
При проведении УЗИ в третьем триместре врач в обязательном порядке проверяет работу сердца будущего малыша и делает окончательные выводы о размере плода.
На этом сроке беременности появление у женщины неприятных ощущений в области спины – норма. Связано это, главным образом, с тем, что приближаются роды, к которым потихоньку готовится организм.














