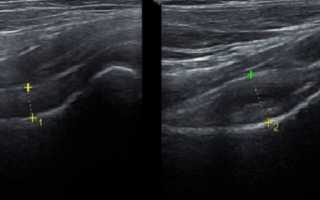
УЗИ тазобедренных суставов у детей: нормы
Метод ультразвукового исследования позволяет безболезненно и безопасно проводить диагностику самой распространенной врожденной ортопедической патологии у детей до года. Более того, он может без опасений применяться сколько угодно раз для контроля, если такая необходимость возникает, и даже просто в целях профилактики. В пользу проведения УЗИ говорит и тот факт, что при очном ортопедическом осмотре приблизительно четверть всех случаев дисплазии у детей остается не выявленной.
Но определяющее значение имеют также опыт и профессиональные навыки специалиста, проводящего ультразвуковое исследование. Это станет гарантией того, что расшифровка УЗИ тазобедренного сустава у ребенка будет правильной. Впрочем, врачи здесь успокаивают родителей. Конечно, нужно выбирать диагностическую клинику с хорошей репутацией, но даже если в постановке диагноза будет допущена ошибка, то хуже от этого ребенку не будет. Потому что ложно диагноз дисплазии на основании данных УЗИ ставится только положительный (то есть о наличии несуществующей дисплазии). Все закончится курсом массажа и применением методов, которые послужат профилактикой ортопедических проблем. Согласитесь, это куда лучше, чем если бы вследствие ошибки УЗИ патология осталась бы незамеченной, что в будущем значительно усложнило бы ее устранение.
Тем не менее, никакие дисплазии родителей не радуют, а потому хочется, чтобы расшифровка УЗИ была произведена корректно. Здесь Вас придется разочаровать: только специально обученный этому человек способен правильно провести УЗИ и правильно проанализировать полученные данные. Нормы оцениваются по начертанию линий и измерению образующих ними углов, которые специалист воспроизводит по точкам обследования (то есть чертит на полученном изображении). Чтобы данные оказались правдивыми, узист должен выставить датчик во время проведения обследования под правильным углом в строго определенных для этого точках. Затем эти точки воссоединяются в линии, по виду и состоянию которых врач оценивает, выходят ли полученные данные за рамки нормы. Оцениваются так называемые углы альфа- (указывает на развитие костной части вертлужной впадины) и бета (указывает на развитие хрящевой связки вертлужной впадины).
Нормы УЗИ тазобедренного сустава для новорожденных детей до 6 месяцев:
| Угол | Норма | Незрелый сустав (допустимая задержка в развитии) | Предвывих бедра | Подвывих бедра | Вывих бедра |
| Альфа, α | > 60 | 50-59 | 43-49 | > 43 |
43 и меньше |
| Бета, β | > 55 | 70-77 | > 77 | > 77 |
Нормы альфа и бета углов отличаются в каждой возрастной категории, а потому еще раз акцентируем на том, что какие-либо выводы может делать только специалист.
Учтите, что если УЗИ диагностирует дисплазию тазобедренных суставов, то лечение нужно будет начинать незамедлительно. Чем младше ребенок, тем быстрее и легче можно устранить эту патологию. Имеет значение каждая упущенная неделя.
Много вопросов возникает у родителей, когда врачи назначают УЗИ тазобедренных суставов новорожденныхдля раннего выявления признаков болезней в этой области. Эта методика практически не имеет противопоказаний, и не оказывает негативного влияния на организм маленького ребенка. Единственное неудобство – необходимость, чтобы он оставался неподвижным во время процедуры.
Заболевания тазобедренного сустава на УЗИ
Что показывает УЗИ тазобедренных суставов у взрослых:
Коксит. Артрит – воспалительный процесс, затрагивающий суставные поверхности вертлужной впадины и головку бедренной кости. Первоначально изменения развиваются в синовии. При отсутствии своевременной специализированной помощи болезнь прогрессирует до остеоартроза. Предпосылки вариативны:
- осложнившиеся неспецифическим воспалением травмы, ранения, медицинские манипуляции;
- костно-суставной туберкулез, сифилис, бруцеллез, гонорея;
- аутоиммунные патологии – ревматизм, болезнь Бехтерева, волчанка;
- инфекции – поражение костно-суставного аппарата на фоне вирусного, грибкового, паразитарного возбудителей;
- реакции гиперчувствительности;
- системные хронические заболевания – анкилозирующий спондилит;
- эндокринные нарушения.
Коксит на ультразвуковом исследовании ТБС
Типичная ультразвуковая картина:
- признаки разрушения головки бедра и вертлужной впадины, изменение формы сочленения;
- сужение щели сустава;
- чрезмерное присутствие жидкости в полостях, выстилаемых синовиальной оболочкой – гидрартроз;
- потеря очертаний суставных поверхностей;
- кальцификация;
- увеличение регионарных лимфоузлов – при гнойных процессах;
- усиление кровотока в окружающих тканях при использовании режима цветного допплеровского картирования.
При одновременном вовлечении костей, хрящей, связочного аппарата сустава диагностируют панартрит.
Перечисленные изменения – продвинутая стадия болезни – нередко приводят к растяжению связок, подвывиху и вывиху.
Диагноз устанавливает лечащий доктор с учетом анамнеза (есть ли данные у пациента за недавно перенесенную ОРВИ, вирусную, кишечную инфекции, травму и пр.). После лечения повторное УЗИ назначают через 2 недели. Если на сонограммах отсутствует положительная динамика, для уточнения клинической картины показана магнитно-резонансная томография с контрастом.
Остеоартрит ТБС на УЗИ, II стадия, признаки начального синовита
Деформирующий коксартроз. Дегенеративно-деструктивные изменения хрящевой ткани, прилегающей кости, синовия, капсульно-связочного аппарата и периартикулярных мышц чаще регистрируют, как исходы длительного воспалительного процесса (коксита), перенесенных инфекций, остеохондропатии. Если причинно-следственные факторы не выявлены, говорят об идиопатической форме.
Сонограммы визуализируют:
- деструкцию (разрушение) суставных поверхностей, краевые фиброзно-хрящевые разрастания, очаги оссификации, хондромные тела;
- фрагментация субхондральной пластинки;
- гипоэхогенные кисты;
- уменьшение/отсутствие гиалинового хряща;
- неравномерное сужение суставной щели;
- признаки синовита – утолщение оболочки, выбухание хода капсулы, скопление жидкости.
Травмы мышц и сухожилий. На сонограммах можно увидеть, например, повреждение суставной губы. Травме подвержены пациенты с дисплазией вертлужной впадины, слабостью связочного аппарата, спортсмены, танцоры.
О патологии судят, если:
- структура утолщена, с нечеткими контурами;
- акустический сигнал неоднородный;
- визуализируется гипоэхогенная зона – при отделении губы от выступа бедренной кости.
Для частичного/полного разрыва сухожилия или мышцы характерно наличие жидкостного содержимого, обширная гематома.
Травмы рыхлых структур не всегда видны на сонографии. МРТ, как более информативная диагностика, имеет преимущество в таких ситуациях.
Артроэхография демонстрирует последствия повреждений в виде костной или хрящевой фрагментации – так называемых хондромных тел.
В педиатрической практике УЗИ тазобедренных суставов показывает:
- дисплазию (недоразвитие) сочленений, степень выраженности изменений;
- врожденный вывих/подвывих;
- аномалии строения;
- последствия родовых травм.
Расшифровка результатов УЗИ
Если тазобедренный сустав формируется правильно, то структура диафиза бедренной кости и купола вертлужной впадины будет гиперэхогенной. В таком случае хрящевая пластинка и головка бедра будут гипоэхогенными.
По полученным данным врачу необходимо оценить угол положения головки бедренной кости относительно вертлужной впадины (часть тазовой кости, куда входит головка кости бедра), состояние кости и расположенных вокруг тканей. Выводы сохраняются и анализируются. Специалист проводит линии, которые образуют углы альфа и бета. Если линия, проведенная через нижнюю часть малой мышцы ягодицы и внешней зоны подвздошной кости, имеет вид горизонтальной прямой, а в месте перехода в хрящ вертлужной впадины – сгибается, то это является точной нормой.
Углы классифицируются по таблице Графа. Угол А (альфа) указывает на уровень костного возвышения вертлужной ямки, а угол В (бета) – развитие хрящевого пространства вертлужной впадины. Для новорожденных детей 2-3 месяцев существует следующая норма углов:
- угол Α – больше 60 градусов;
- угол Β – меньше 55 градусов.
Нормально сформированный тазобедренный сустав именуется типом I. Угол бета при типе Ia составляет Подробная таблица с нормами углов представлена ниже:
| Тип сустава | Формирование костной части вертлужной впадины. Угол альфа | Костный выступ | Хрящевая часть крыши. Хрящевой угол бета |
|---|---|---|---|
| Тип I Зрелый ТБС В любом возрасте | Полноценное Альфа = 60º и больше | Прямоугольный «сглаженный» | Охватывает головку бедра Iа – бета менее 55º Ib – бета > 55º |
| Тип IIа Физиологически незрелый | Недостаточное формирование Альфа = 50º – 59º | Округлый | Охватывает головку бедра |
| Тип IIb Задержка оссификации > 12 недель | Недостаточное формирование Альфа = 50º – 59º | Округлый до Плоского | Охватывает головку бедра |
| Тип IIс Прогностически неблагоприятный В любом возрасте | Высокая степень незрелости Альфа = 43º – 49º | Округлый до Плоского | Еще охватывает головку бедра Бета менее 77º |
| Тип D Начинающаяся децентрация В любом возрасте | Высокая степень незрелости Альфа = 43º – 49º | Плоский | Оттесненная Бета более 77º |
| Тип IIIа Децентрированный сустав | Абсолютная незрелость Альфа менее 43º | Плоский | Проксимальное оттеснение без структурных изменений |
| Тип IIIb Децентрированный сустав | Абсолютная незрелость Альфа менее 43º | Плоский | Проксимальное оттеснение, структурные изменения |
| Тип IV Децентрированный сустав | Абсолютная незрелость Альфа менее 43º | Плоский | Медио-каудальное оттеснение |
| Исключение: Тип II с отсроченной оссификацией | Недостаточное формирование | Прямоугольный (как показатель отсроченной оссификации) | Охватывает головку бедра |
Таким образом, различают четыре типа суставов и, соответственно, 3 степени дисплазии:
1. Норма:
- А – сустав образован без нарушений;
- В – хрящевая пластина широкая и короткая по форме.
2. Задержка формирования сустава:
- А – медленное формирование (до трех месяцев);
- В – медленное формирование (возраст больше 3 месяцев);
- С – предвывих.
3. Подвывих – выравнивание крыши вертлужной впадины:
- А – имеются изменения структуры хрящевого выступа впадины;
- В – имеются преобразования в строении.
4. Вывих:
- сустав не сформирован правильно;
- головка бедренной кости не покрывается хрящевым выступом.
Соответственно возрасту малыша данные будут изменяться. Четырехмесячным детям требуется сделать рентгеновский снимок. Расшифровать полученные результаты может только врач. Он определяет степень осложнения болезни у новорожденного и назначает курс лечения. Главное, вовремя провести ультразвуковое обследование малыша и определить болезнь. Чем раньше поставлен диагноз и начата терапия, тем легче устранить нарушения в развитии и формировании тазобедренных суставов.
Дисплазия тазобедренных суставов – достаточно частая патология у грудничков. Современные методики проведения диагностики позволяют определить наличие проблемы с самых первых дней ребенка и приступить к комплексному лечению.
Определить наличие патологии поможет УЗИ тазобедренных суставов, которое проводится на современных аппаратах, поэтому можно быть уверенным в безопасности процедуры. Однако направлять на обследование должен только доктор по имеющимся показаниям.
Что такое дисплазия и зачем диагностировать её наличие
Из ста новорождённых детей, трое появляются на свет с дисплазией ТЗБ суставов. Особенностью опорно-двигательной системы младенца является наличие большего количества хрящевой ткани, чем костной. Кости малыша ещё не содержат в себе достаточное количество кальция, они более гибкие, чем у взрослых. Поэтому детские переломы – явление не самое распространённое, в то время как вывихи и подвывихи у них встречаются куда чаще.
Дисплазия представляет собой врождённое нарушение анатомического строения и развития тазобедренного сустава. Патология может стать причиной нарушения его подвижности и хронического вывиха бедра. Точной информации о том, что именно становится причиной её появления, у врачей пока нет. Считается, что нарушение формируется у плода на 2-3 месяце беременности. Возможно, этому способствуют перенесённые инфекционные заболевания, неблагоприятное состояние экологии, воздействие токсинов и вредных привычек, например, употребления алкоголя или курения.
Другая теория говорит о том, что формированию хронического подвывиха ТЗБ сустава способствует чрезмерное накопление окситоцина – гормона беременных, который провоцирует начало родовой деятельности. Он вырабатывается в организме будущей матери к третьему триместру беременности, и вызывает повышение мышечного тонуса у плода, из-за чего и развивается дисплазия.
Появлению такого диагноза особенно способствует пребывание плода в утробе матери со скрещенными ногами.
Риск развития патологии повышает неправильное расположение плода в утробе, а также фактор наследственной предрасположенности.
У некоторых детей, рождённых с дисплазией ТЗБ сустава, вправление его происходит произвольно сразу же после родов.
По сути, дисплазия – это несоответствие суставных поверхностей. Если ребёнок лежит с перекрещенными ногами, вертлужная впадина и поверхность головки бедренной кости не находятся в непосредственном контакте в процессе развития. Даже в норме суставы и кости плода не отличаются особенной стабильностью – это связано с необходимостью облегчить его прохождение в процессе родов. Однако при дисплазии развитие точек окостенения сустава происходит с запозданием, а ядра окостенения имеют меньший размер, чем в норме. Визуально отчётливо заметно их вертикально-латеральное смещение относительно нормального положения. Также дисплазия характеризуется замедлением процесса окостенения.
Развитие вывихов и подвывихов ТЗБ суставов возможно и во время родов, так как сустав у новорождённого состоит из хрящевой ткани, а степень соответствия формы и размера суставных поверхностей (конгруэнтность сустава) невысока. Размер головки бедренной кости не соответствует размеру вертлужной впадины, связки малоэластичны. Всё это способствует появлению дисплазии тазобедренного сустава у детей.
В случае, если патологию не обнаружить сразу после появления ребёнка на свет, в дальнейшем работать над её исправлением будет сложнее. Когда ребёнок начинает ходить, дисплазия проявляется хромотой; также заметна разница в длине ног у малыша.
По достижении ребёнком трёх-четырёх лет, вылечить дисплазию становится значительно сложнее. Во взрослом возрасте исправить патологию уже невозможно. Более того, из-за неправильного формирования суставного аппарата, у человека может появиться хромота, нарушения походки, болевые ощущения. Дисплазия повышает риск перелома шейки бедра, и способствует более быстрому изнашиванию сустава, что может повлечь наступление инвалидности.
Расшифровка результатов УЗИ
Если тазобедренный сустав формируется правильно, то структура диафиза бедренной кости и купола вертлужной впадины будет гиперэхогенной. В таком случае хрящевая пластинка и головка бедра будут гипоэхогенными.
По полученным данным врачу необходимо оценить угол положения головки бедренной кости относительно вертлужной впадины (часть тазовой кости, куда входит головка кости бедра), состояние кости и расположенных вокруг тканей. Выводы сохраняются и анализируются. Специалист проводит линии, которые образуют углы альфа и бета. Если линия, проведенная через нижнюю часть малой мышцы ягодицы и внешней зоны подвздошной кости, имеет вид горизонтальной прямой, а в месте перехода в хрящ вертлужной впадины – сгибается, то это является точной нормой.
Углы классифицируются по таблице Графа. Угол А (альфа) указывает на уровень костного возвышения вертлужной ямки, а угол В (бета) – развитие хрящевого пространства вертлужной впадины. Для новорожденных детей 2-3 месяцев существует следующая норма углов:
- угол Α – больше 60 градусов;
- угол Β – меньше 55 градусов.
Нормально сформированный тазобедренный сустав именуется типом I. Угол бета при типе Ia составляет < 55 градусов, как и говорилось выше, однако также зрелым считается сустав с типом Ib — в этом случае угол бета незначительно больше 55 градусов. Если угол бета больше, чем 77 градусов, то он является признаком подвывиха и вывиха. Если угол альфа показывает от 43 до 49 градусов, то это является показателем подвывиха. Вывих: угол менее 43 градусов. Подробная таблица с нормами углов представлена ниже:
| Тип сустава | Формирование костной части вертлужной впадины. Угол альфа | Костный выступ | Хрящевая часть крыши. Хрящевой угол бета |
|---|---|---|---|
| Тип I Зрелый ТБС В любом возрасте | Полноценное Альфа = 60º и больше | Прямоугольный «сглаженный» | Охватывает головку бедра Iа – бета менее 55º Ib – бета > 55º |
| Тип IIа Физиологически незрелый | Недостаточное формирование Альфа = 50º — 59º | Округлый | Охватывает головку бедра |
| Тип IIb Задержка оссификации > 12 недель | Недостаточное формирование Альфа = 50º — 59º | Округлый до Плоского | Охватывает головку бедра |
| Тип IIс Прогностически неблагоприятный В любом возрасте | Высокая степень незрелости Альфа = 43º — 49º | Округлый до Плоского | Еще охватывает головку бедра Бета менее 77º |
| Тип D Начинающаяся децентрация В любом возрасте | Высокая степень незрелости Альфа = 43º — 49º | Плоский | Оттесненная Бета более 77º |
| Тип IIIа Децентрированный сустав | Абсолютная незрелость Альфа менее 43º | Плоский | Проксимальное оттеснение без структурных изменений |
| Тип IIIb Децентрированный сустав | Абсолютная незрелость Альфа менее 43º | Плоский | Проксимальное оттеснение, структурные изменения |
| Тип IV Децентрированный сустав | Абсолютная незрелость Альфа менее 43º | Плоский | Медио-каудальное оттеснение |
| Исключение: Тип II с отсроченной оссификацией | Недостаточное формирование | Прямоугольный (как показатель отсроченной оссификации) | Охватывает головку бедра |
Таким образом, различают четыре типа суставов и, соответственно, 3 степени дисплазии:
1. Норма:
- А – сустав образован без нарушений;
- В – хрящевая пластина широкая и короткая по форме.
2. Задержка формирования сустава:
- А – медленное формирование (до трех месяцев);
- В – медленное формирование (возраст больше 3 месяцев);
- С – предвывих.
3. Подвывих – выравнивание крыши вертлужной впадины:
- А – имеются изменения структуры хрящевого выступа впадины;
- В – имеются преобразования в строении.
4. Вывих:
- сустав не сформирован правильно;
- головка бедренной кости не покрывается хрящевым выступом.
Соответственно возрасту малыша данные будут изменяться. Четырехмесячным детям требуется сделать рентгеновский снимок. Расшифровать полученные результаты может только врач. Он определяет степень осложнения болезни у новорожденного и назначает курс лечения. Главное, вовремя провести ультразвуковое обследование малыша и определить болезнь. Чем раньше поставлен диагноз и начата терапия, тем легче устранить нарушения в развитии и формировании тазобедренных суставов.
Ацетабулярный угол
Степень наклона вертлужных впадин получила название ацетабулярных углов или индексов. Угол образует линия, проведенная от проксимального края вертлужной впадины к дистальному, и горизонтальная прямая, которую проводят по нижней части ацетабулюм. Лучше всего оценивать на рентгенограмме.
| Тазобедренный сустав | Костная крыша | Угол альфа (∠α) | Угол бетта (∠β) | Головка бедра в покое | Головка бедра при провокации | |
|---|---|---|---|---|---|---|
| Норма | прямоугольная | горизонтальная | больше 60° | меньше 55° | централизована | централизована |
| С задержкой оссификации | закругленная | короткая | 43-59° | 55-77° | централизована | централизована или латерализация |
| Подвывих бедра | скошенная | немного вогнута | больше 43° | больше 77° | латерализация | латерализация |
| Вывих бедра | скошенная | сильно вогнута | 43° | больше 77° | латерализация | латерализация |
Анатомические особенности тазобедренных суставов у грудничков
К моменту рождения тазобедренный сустав еще не полностью сформировался. Его составляют вертлужная впадина подвздошной кости и головка бедренной. У младенцев в норме кости тазобедренного сустава еще мягкие. В головке только образуется ядро окостенения, при его отсутствии говорят об аплазии.
Вертлужная впадина неглубокая и плохо охватывает головку. Централизацию головки обеспечивают тазобедренная связка и эластичная суставная капсула. При дисплазии изменения костной, хрящевой тканей приводят к децентрализации (смещению) головки. В зависимости от этого выделяют четыре степени дисплазии.
При первой степени, дают рекомендации по уходу, ребенок подлежит наблюдению и повторным обследованиям. Вторая степень — незрелый недоразвитый сустав, требует коррекции. По отзывам родителей, своевременное консервативное лечение — специальные накладки, физиотерапия, массаж и др., — дает хорошие результаты, и ребенок начинает ходить вовремя. Третья – подвывих тазобедренного сустава и четвертая – вывих, нуждаются в серьезном лечении.
Помимо поражения вертлужной впадины, также встречаются патологии развития головки и ротационная дисплазия, когда идет несоответствие форм хрящевых поверхностей сустава.
2 Подготовка к процедуре
В целом никакой специфической подготовки к данной процедуре не требуется. Сама процедура не занимает много времени и длится около 15 минут. Но все же нужно соблюдать некоторые правила
:
- к началу процедуры ребенок должен быть сыт и спокоен, иногда для этого достаточно приложить ребенка к груди за час до исследования;
- если в день процедуры у малыша имеется простуда – исследование стоит перенести на другую дату;
- за тридцать минут до исследования целесообразно покормить ребенка небольшим количеством пищи, это позволит избежать срыгивания во время исследования;
- во время процедуры имеет смысл разговаривать с малышом и всячески его успокаивать пока врач проводит диагностику.
Сама процедура выполняется абсолютно безболезненно. Удостоверившись в том, что малыш спокоен, врач начинает диагностику. Для этого на тазобедренные суставы наносят проводниковый гель и фиксируют ноги.
Если быть точнее, то ножки ребенка должны быть согнуты в коленях и прижаты к животу. Дергание и ерзанье ребенка недопустимо, так как такие действия существенно искажают результаты обследования.
2.1 Расшифровка результатов
Расшифровка данных полученных при ультразвуковом обследовании ТБС у детей проводится исключительно врачом-ортопедом. Для этого используется построение геометрических фигур на скане результата и измерение с их помощью углов сустава.
Первым делом анализируется основная линия, которая выявляется через малую ягодичную мышцы и поверхность подвздошной кости. Далее выявляются и идентифицируются углы сустава, их обозначают терминами «альфа» и «бета».
Параметр «альфа» анализируется для оценки состояния костного купола так называемой вертлужной впадины. По параметру «бета» судят о состоянии хрящевой области вертлужной впадины.
Полученные при анализе углов данные и их соотношение позволяют предельно точно классифицировать суставы по типам и поставить диагноз. Все полученные данные сверяют с таблицей нормы углов у новорожденных деток.
Ошибки при диагностике возможны, но редки. Как правило, они возникают тогда, когда интерпретацией результатов занимается не ортопед, а лаборант (диагност) или травматолог.
2.2 Нормы и патологии
По полученным после исследования данным врачом-диагностом проводится вычисление диагностически важных углов. Затем, опираясь на данные углов, определяется норма или нарушения суставов младенца.
Классификация и норма углов для младенцев 3-4 месячного возраста выглядит так:
- угол 25-30 градусов: абсолютная норма;
- угол 30-35 градусов: подвывих сустава;
- угол 35-40 градусов: полный вывих;
- угол более 40 градусов: высокий вывих.
Нормы для 5-24 месячного малыша:
- угол 20-25 градусов: норма;
- 25-30 градусов: неполный вывих (подвывих);
- 30-35 градусов: полный вывих;
- более 35 градусов: высокий вывих.
Нормы для 2-3 летнего ребенка:
- угол 18-23 градуса: норма;
- 23-28 градусов: подвывих;
- 28-33 градусов: вывих;
- более 33 градусов: тотальный высокий вывих.
Важно понимать, что высокий вывих является грозным отклонением, что сулит инвалидностью ребенка. Требуется массированное и оперативное лечение
При его проведении необходимо постоянное контрольное УЗИ.
Углы тазобедренных суставов норма таблица. Углы тазобедренного сустава и их нормы у детей
Измерение углов тазобедренного сустава у детей проводится при подозрении на врожденную дисплазию. Вовремя оказанная медицинская помощь многих спасает от инвалидности во взрослой жизни, ведь дисплазия — это нарушение в формировании сочленения. Страдают им преимущественно девочки в результате неправильного внутриутробного развития, частого пеленания, недостатка витаминов и минералов. Точной причины до сих не установлено.
Поперечное сканирование проводят с целью определения направления, в котором смещается головка бедра при нестабильном положении (вывихе, подвывихе). Датчик для рентгена устанавливают в области большого вертела бедренной кости.
В нейтральном положении норма угла составляет 15-20 градусов. Округлая головка бедренной кости расположена в вертлужной впадине, Y-образный хрящ в центральной части. Спереди находится лобковая кость, а сзади — седалищная.
Для анализа поперечного среза в согнутом положении бедра (около 90 градусов), датчик устанавливают в проекции вертлужной впадины и головки бедра. В норме головка должна быть полностью погружена в выемку, а при проведении динамических тестов не смещаться. На снимке сочленение похоже на латинскую букву «U». При подвывихе изображение скорее будет напоминать букву «V», а при вывихе — «L».
Угол сагиттального соответствия образуется при пересечении продольной шейки бедра и касательной к переднему и заднему краям крыши вертлужной впадины. Показатель измеряется с помощью рентгенограммы в крестцово-вертлужной проекции. Дополнительные факторы, которые учитываются при определении стабильности сустава:
- центрация головки в вертлужной впадине;
- угол наклона крыши вертлужной впадины.
Если рентгенограмма была произведена при среднем положении бедер, то любые изменения в направлении продольной оси шейки бедренной кости или патологические значения угла — признак дисплазии.
Чтобы устранить погрешности в укладке, достаточно выполнить поправки на отведение и приведение бедер.
Угол Вайсберга или центрально-пограничный формируется вертикальной прямой и линией, проходящей от центра головки бедра до боковой стороны вертлужной ямки.

Второе название угла Хилдженрейнера — угол хряща. Его измеряют с помощью рентгенографа. Плоскость лежит между лимбусом и поперечной плоскостью малого таза. Значение позволяет определить оссификацию тазобедренной кости. Задержка формирования костной ткани служит еще одним признаком врожденной дисплазии.
Шейка тазобедренного сустава — один из элементов проксимального суставного конца бедренной кости. В нормальном состоянии угол поворота шейки бедра вокруг своей оси составляет 20-25 градусов.
С диафизом шейка бедра образует шеечно-диафизарный угол (ШДУ). В норме у новорожденных он составляет 140-150 градусов, а с возрастом уменьшается до 120-130 градусов. Патологическими формами принято считать тупой угол, который образуется в результате варусного или вальгусного таза, и индивидуальные, конституционные особенности.
Угол Шарпа (DCB) — это угол наклона вертлужной впадины в вертикальной плоскости. Он формируется горизонтальной линией, проходящей через верхний и нижний край вертлужной ямки. Для оценки показателя используется фасная рентгенограмма. С помощью снимка можно измерить:
- наклон впадины в вертикальной плоскости;
- глубину суставной впадины;
- длину входа во впадину;
- коэффициент суставной впадины.
Углом вертикального соответствия называется часть плоскости, которая образуется при скрещивании касательной ко входу в вертлужную впадину и продольной оси шейки бедра.
Ориентир для касательной (DA) — нижний полюс «фигуры слезы» и наружный край крыши вертлужной впадины.
Нормальное значение угла для детей от 6 лет — 85-90 градусов.
Заключение
Если вовремя не выявить и не устранить дисплазию, это приведет к формированию неправильной осанки и походки у повзрослевшего ребенка, а в дальнейшем — инвалидности. Диагностированная и успешно вылеченная патология у малыша до одного года не принесет никаких последствий для опорно-двигательного аппарата.
Для предотвращения проблемы регулярно обследуются у ортопеда, используют специальные переноски для детей, автокресла. В них тело малыша занимает правильное положение, не деформируются костная ткань и суставы. Ребенка не пеленают туго, чтобы ноги не соединялись вместе. Периодически выполняют гимнастику, разминая все суставы малышу.