Предпосылки нарушения и исцеление оссификации тазобедренных суставов
Окостенение (оссификация) тазобедренных суставов происходит в людском организме поэтапно и заканчивается к двадцатилетнему возрасту.
Точка окостенения возникает еще у плода, и активация этого процесса осуществляется в крайний триместр беременности. Некорректная оссификация головок бывает и у грудничков.
Это говорит об отсутствии или замедлении оссификации (гипоплазия или аплазия ядер оссификации). При несвоевременном реагировании опорно-двигательный аппарат развивается с рядом нарушений.
Период появления рентгенпризнаков центров оссификации у детей — с 4 до 6 месяцев. У новорожденных дамского пола процесс время от времени опережает такой, чем у мужского приблизительно на месяц. К пяти-шести годам зоны роста кости должны быть приращены приблизительно в 10 и больше раз. При наименьшем росте схожее состояние расценивается как патологическое и просит немедленной терапии.
Задержка развития участков оссификации наблюдается при неких патологических состояниях в организме:
- сладкий диабет,
- отсутствие вскармливания грудью,
- тиреотоксическое нарушение,
- гипотиреоз и другие нарушения обменного процесса;
- рахит (около половины вариантов посреди захворавших детей);
Очень нередко неполное развитие ядер бедренного суставного образования комбинируется с дисплазией. Это патологическое состояние в основном фиксируется у девченок.
Анатомическая черта заключается в отсутствии совмещения центров головки бедренной кости и ядра.
Формирование дисплазии может появиться при последующих патологических состояниях:
- инфекционные патологии мамы во время (форма протекания физических и психических процессов, условие возможности изменения) беременности;
- генетические болезни и наследственность малыша;
- возраст родителей старше 30;
- гистоз при беременности;
- ягодичное предлежание плода.
Диспластитческое состояние формируется еще у плода, а сдвигается головка бедренной кости у грудничка уже при повышенье перегрузки на суставное сочленение:
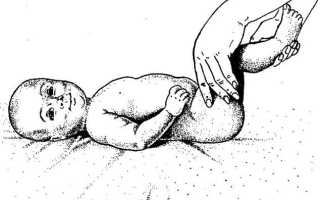
- Предвывих. Ограничивается пассивное разведение согнутых под 900 ножек грудничка, завышенное напряжение мускул ног, отсутствует симметрия бедренных кожных и ягодично-бедренных складок.
- Подвывих. Симптом Ортолани – Маркса, при котором соскальзывает головка ноги во время приведения и вправляется при отведении. Тактильно ощущается щелканье. Время от времени приметно укорочение ноги.
- Вывих. Приводящие мышечные волокна напряжены, ограничены функции ноги при желании отвести ножку, приметен большой крутил выше полосы Розера – Нелатона.
При сформированном вывихе тазобедренного сочленения наблюдается слабость ягодичных мускул, потому покоробленная ножка кажется меньше. До 12 месяцев мелкие пациенты характеризуются неустойчивостью или прихрамыванием во время хождения, а при наличии двустороннего процесса походка малыша схожа на утиную.
В варианте двустороннего отсутствия оссификации или задержки формирования ядер оссификации патологическое состояние не причисляют к суровым. Но при односторонней патологии нужно немедленная терапия в стационарных критериях.
При появлении этих патологических состояний (понятие, обозначающее множество устойчивых значений переменных параметров объекта) возрастает возможность травм или различных заболеваний суставов в будущем. С целью недопущения последствий нужно немедля обратиться к доктору и получить подобающую терапию.
При подозрении на схожее состояние применяется УЗИ, которое безопасно для новорожденного и является действенным диагностическим методом для выявления ядер в головке бедренной кости и оценивания двигательных функций.
При колебании употребляют рентгенисследование (ровная проекция).
Комплекс целительных мер проводится опосля диагностирования и состоит из последующего:
- Профилактика и терапия детского рахита (достаточная инсоляция, витамин Д).
- Внедрение пециальной шины с целью верного взаиморасположения составляющих тазобедренных сочленений и верного их развития.
- Кальцийсодержащий комплекс, введние способом электрофореза в сочетании с фосфором и бишофитом.
- Массаж и ЛФК новорожденного.
- Электрофорез с эуфилином на пояснично-крестцовую зону позвоночного столба.
- Ванночки с добавлением морской соли.
- Парафиновые аппликации на сустав.
- Контрольное УЗИ (в конце исцеления).
Во избежание неэффективности в целебный период ребенку запрещается самостоятельное хождение или стояние.
Расшифровка результатов УЗИ
Если тазобедренный сустав формируется правильно, то структура диафиза бедренной кости и купола вертлужной впадины будет гиперэхогенной. В таком случае хрящевая пластинка и головка бедра будут гипоэхогенными.
По полученным данным врачу необходимо оценить угол положения головки бедренной кости относительно вертлужной впадины (часть тазовой кости, куда входит головка кости бедра), состояние кости и расположенных вокруг тканей. Выводы сохраняются и анализируются. Специалист проводит линии, которые образуют углы альфа и бета. Если линия, проведенная через нижнюю часть малой мышцы ягодицы и внешней зоны подвздошной кости, имеет вид горизонтальной прямой, а в месте перехода в хрящ вертлужной впадины – сгибается, то это является точной нормой.
Углы классифицируются по таблице Графа. Угол А (альфа) указывает на уровень костного возвышения вертлужной ямки, а угол В (бета) – развитие хрящевого пространства вертлужной впадины. Для новорожденных детей 2-3 месяцев существует следующая норма углов:
- угол Α – больше 60 градусов;
- угол Β – меньше 55 градусов.
Нормально сформированный тазобедренный сустав именуется типом I. Угол бета при типе Ia составляет < 55 градусов, как и говорилось выше, однако также зрелым считается сустав с типом Ib — в этом случае угол бета незначительно больше 55 градусов. Если угол бета больше, чем 77 градусов, то он является признаком подвывиха и вывиха. Если угол альфа показывает от 43 до 49 градусов, то это является показателем подвывиха. Вывих: угол менее 43 градусов. Подробная таблица с нормами углов представлена ниже:
| Тип сустава | Формирование костной части вертлужной впадины. Угол альфа | Костный выступ | Хрящевая часть крыши. Хрящевой угол бета |
|---|---|---|---|
| Тип I Зрелый ТБС В любом возрасте | Полноценное Альфа = 60º и больше | Прямоугольный «сглаженный» | Охватывает головку бедра Iа – бета менее 55º Ib – бета > 55º |
| Тип IIа Физиологически незрелый | Недостаточное формирование Альфа = 50º — 59º | Округлый | Охватывает головку бедра |
| Тип IIb Задержка оссификации > 12 недель | Недостаточное формирование Альфа = 50º — 59º | Округлый до Плоского | Охватывает головку бедра |
| Тип IIс Прогностически неблагоприятный В любом возрасте | Высокая степень незрелости Альфа = 43º — 49º | Округлый до Плоского | Еще охватывает головку бедра Бета менее 77º |
| Тип D Начинающаяся децентрация В любом возрасте | Высокая степень незрелости Альфа = 43º — 49º | Плоский | Оттесненная Бета более 77º |
| Тип IIIа Децентрированный сустав | Абсолютная незрелость Альфа менее 43º | Плоский | Проксимальное оттеснение без структурных изменений |
| Тип IIIb Децентрированный сустав | Абсолютная незрелость Альфа менее 43º | Плоский | Проксимальное оттеснение, структурные изменения |
| Тип IV Децентрированный сустав | Абсолютная незрелость Альфа менее 43º | Плоский | Медио-каудальное оттеснение |
| Исключение: Тип II с отсроченной оссификацией | Недостаточное формирование | Прямоугольный (как показатель отсроченной оссификации) | Охватывает головку бедра |
Таким образом, различают четыре типа суставов и, соответственно, 3 степени дисплазии:
1. Норма:
- А – сустав образован без нарушений;
- В – хрящевая пластина широкая и короткая по форме.
2. Задержка формирования сустава:
- А – медленное формирование (до трех месяцев);
- В – медленное формирование (возраст больше 3 месяцев);
- С – предвывих.
3. Подвывих – выравнивание крыши вертлужной впадины:
- А – имеются изменения структуры хрящевого выступа впадины;
- В – имеются преобразования в строении.
4. Вывих:
- сустав не сформирован правильно;
- головка бедренной кости не покрывается хрящевым выступом.
Соответственно возрасту малыша данные будут изменяться. Четырехмесячным детям требуется сделать рентгеновский снимок. Расшифровать полученные результаты может только врач. Он определяет степень осложнения болезни у новорожденного и назначает курс лечения. Главное, вовремя провести ультразвуковое обследование малыша и определить болезнь. Чем раньше поставлен диагноз и начата терапия, тем легче устранить нарушения в развитии и формировании тазобедренных суставов.
Какое проводится лечение у детей?
Чтобы появились точки окостенения, и ТБС крохи развивался нормально, врач назначает прием препаратов, содержащих витамин Д. Получить необходимую дозу можно, совершая ежедневные прогулки на свежем воздухе.
А также важно правильно расположить и зафиксировать компоненты сочленения. Для этого бедро малыша фиксируют ортопедическими шинами.
Назначается комплекс физиотерапевтических процедур, например, таких как:

- электрофорез с препаратами фосфора и кальция;
- парафиновые аппликации;
- массажная терапия.
Чтобы ядро полноценно созрело, в период терапии важно ограничить передвижение крохи, а также не стоит садить его. Если за этим не следить, лечение не принесет должного результата и кроха может навсегда остаться инвалидом.
Чтобы предотвратить лишние движения, не рекомендуется оставлять малыша одного. За ним важно регулярно следить и обеспечить безопасную среду.
Лечебная гимнастика
Правильно выполненные тренировочные комплексы помогут ускорить процесс окостенения суставов бедра. Все необходимые упражнения содержит таблица:
| Исходное положение | Выполнение |
| На спине | Медленно разводить согнутые ножки в стороны, чтобы чашечка коленного сустава коснулась поверхности стола |
| Сгибать прямые ножки, стараясь коснуться ими живота | |
| Выпрямленные конечности разводить в стороны | |
| Сложить ножки в позу лотоса, при этом левая конечность должна быть наверху | |
| Сгибать поочередно конечности: сначала в коленных, потом в тазобедренных суставах | |
| На животе | Согнуть ноги в коленях и развести в стороны |
| Подтягивать согнутые в коленках ножки к тазу, делая основной упор на стопы | |
| Давать ребенку самому отталкиваться ножками от опоры |
Первые меры помощи ребенку
У ребенка в первый год жизни бедренный сустав должен стабилизироваться. Шейка бедренной кости постепенно окостеневает. Параллельно укрепляется его связочный аппарат, происходит централизация его головки. Вертлужная впадина должна уменьшить угол наклона, чтобы опорно-двигательный аппарат малыша мог нормально функционировать.
Ядро окостенения особенно активно формируется с 4-6-го месяца жизни ребенка, в 5-6 лет оно у малыша увеличивается в среднем в 10 раз. В 14-17 лет хрящ заменится костью. Шейка бедра будет расти еще до 20 лет, к этому времени бедренный сустав сформируется и на месте хряща будет кость.
Если он все это время развивался неправильно, головка бедренной кости не сможет удерживаться во впадине тазобедренного сустава, что и является признаком дисплазии. Чтобы не допустить патологии в этой области, необходимо при малейшем нарушении в их формировании у ребенка без промедления обращаться к врачу. Если тазобедренный сустав имеет связанную с развитием ядра патологию, ее обнаружит УЗИ. Для ее выявления применяют и методы сонографического исследования. Часто может потребоваться и рентгенологическое исследование таза. Рентгеновский снимок для этого выполняется в прямой проекции. Он дает возможность врачам получать максимально точную информацию о наличии или отсутствии патологии.
Существуют специальные ортопедические приспособления для того, чтобы тазобедренный сустав у ребенка развивался нормально. Когда есть задержка развития его головки, ортопеды назначают лечение и профилактику рахита. В таких случаях врачи назначают и ношение специальной шины. Его эффективно укрепляет электрофорез и массаж. Стабилизировать тазобедренный сустав помогают ванночки с морской солью и парафиновые аппликации.
Лечебные мероприятия
Наиболее эффективное лечение вывиха бедра – до 2-летнего возраста. От 2 до 6 лет применяют закрытое вправление вывиха. После этого периода используют хирургические методы.
В младенческий период применяют функциональные способы вправления (шины, стремена Павлика) и ношение гипсовой повязки приблизительно шесть месяцев.
Для лечения назначаются:
- ношение специальной шины для фиксации ножек в правильном положении;
- физиотерапия, аппликации с парафином, ванночки с морской солью;
- лечебный массаж;
- активные движения в суставах в пределах нормы;
- профилактика рахита.
В период лечения нельзя ставить на ножки или присаживать малыша, использовать жесткие шины, ограничивающие движения ребенка. В возрасте 2-3 месяцев при подозрении на патологию применяют стандартные лечебно-профилактические методы:
- разведение ножек при помощи мягких прокладок;
- широкое пеленание;
- гимнастика (отводящие и круговые движения в суставах);
- массаж ягодиц.
При тяжелой форме вывих вправляют. Если консервативное лечение не дает нужно результата, применяют корригирующие операции.
Пациентам с дисплазией требуется ежегодная диспансеризация, которая включает осмотр ортопеда и рентгенологическое исследование.
Норма развития ядер окостенения тазобедренных суставов
Оссификаты тазобедренного сустава формируются еще в период беременности, около середины срока (5 месяц). При рождении суставы полностью состоят из хрящевой ткани, но уже имеют ядра окостенения, они находятся около головки бедра, в среднем их размеры 3-6 мм. У детей на грудном вскармливании развитие костной ткани быстрее, и патологии встречаются реже, чем у детей, которых кормят искусственными смесями.
В первый год жизни ребенка оссификация происходит стремительно, и уже к полугоду должны сформироваться полноценные ядра. У мальчиков развитие может отставать на один месяц.
Именно развитие костной ткани позволяет ребенку начать ходить к году. Далее процесс окостенения не так стремителен, он уменьшается с возрастом и прекращается полностью к 20 годам.
У плода до рождения
В период внутриутробного развития структуры ТБС не сформированы, их основные составляющие — хрящи и соединительные ткани. Поэтому УЗИ тазобедренных суставов в качестве скрининга не принесет никаких результатов. Этот метод исследования поможет диагностировать лишь тяжелые нарушения со стороны опорно-двигательного аппарата либо отсутствие важных элементов сочленения.

В 3 месяца у ребенка будет происходить начальное окостенение суставов бедра. Это происходит в результате активных движений нижними конечностями. Мышцы бедер активно сокращаются, благодаря чему кровоток в этой зоне усиливается. Эти процессы способствуют активации разрастания костных тканей, которые постепенно начнут замещать хрящи. Позднее количество ядрышек возрастает, и когда ТБС будет сформирован для более сильных нагрузок, кроха начнет стоять и ходить.
По мере развития ребенка его бедренный сустав увеличивается. Подобный процесс происходит и с ядрами. Существует ряд негативных факторов, которые могут вызвать задержку в их увеличении, то есть стать причиной оссификации. Необходимо отметить: такие же причины негативно влияют и на рост тазобедренного сустава.
Оссификацией страдает каждый второй ребенок, у кого есть рахит, ведь в тканях из-за него катастрофически не хватает питательных веществ. Витамины и микроэлементы не получают в необходимом объеме ткани мышц, связок, сухожилий, костей.
При дисплазии суставов у малышей не разводятся ножки.
Главными симптомами дисплазии у детей считают:
- асимметричность кожных складок;
- ограничение при отведении бедра;
- симптом щелчка (симптом соскальзывания);
- наружную ротацию бедра;
- относительное укорочение конечности.
Состояние здоровья обоих родителей нередко является основной причиной возникающих у малыша патологий тазобедренного сустава. Особую роль в данном процессе играет здоровье матери, которое отражается на ядрах. Как показывают медицинские исследования, если у родителей есть сахарный диабет, такое ядро у ребенка будет развиваться медленно.
У такого малыша и бедренный сустав станет формироваться значительно медленнее, чем у сверстников. В подобных ситуациях требуется комплекс мер, направленных на стимулирование и развитие опорно-двигательного аппарата. Подобная помощь необходима многим малышам, чьи родители страдают заболеваниями щитовидной железы.
Немаловажным фактором, влияющим на здоровье будущего ребенка и развитие у него тазобедренного сустава, является то, как протекала беременность женщины. Ядра могут отсутствовать или развиваться замедленно при тазовом, поперечном, ягодичном предлежании плода.

Сравнение здорового и больного сустава
Немаловажным моментом является генетическая предрасположенность к заболеваниям тазобедренного сустава. Ряд патологий в этой области может передаваться по наследству. Преждевременные роды, неблагоприятные экологические факторы тоже влияют на то, как формируется ядро. Но, как показывают научные исследования, в каждом пятом случае такое нарушение работы обусловлено генетическими причинами.
Не менее опасным фактором является недоразвитие позвоночника и спинного мозга у матери. Это тоже влияет на состояние опорно-двигательного аппарата малыша. Повышенный тонус матки не проходит бесследно для развития плода, нередко он может спровоцировать нарушения в развитии опорно-двигательной системы ребенка.
Диагностика патологии
Если ядра окостенения в зоне тазобедренных суставов образовываются с явными нарушениями, в дальнейшем ребенок может получать их частые травмы или страдать от заболеваний суставов.
Чтобы не допустить подобного, важно систематически проводить осмотр малыша и своевременно начинать лечение при необходимости.
Если есть подозрения, что ядра окостенения суставов формируются с патологиями, пациенту проводят УЗИ проблемной области. Обычно исследование проводится на шестой неделе жизни ребенка. С трёх месяцев для постановки или опровержения патологий в области тазобедренных суставов у детей применяется рентген.
Если имеются подозрения на неполноценное развитие суставной ткани, стоит пройти диагностику. Родителям нужно отвести ребенка к педиатру. Врач проведет осмотр и выдаст направление на ультразвуковую диагностику. Если в ходе исследования будут видны нарушения, тогда дополнительно врач направит пациента на рентгенографию. Такая процедура разрешена детям, достигшим трехлетнего возраста.
Расшифровав результаты диагностики, педиатр выявит тип и причину нарушения, подберет действенную схему терапии. Лечение откладывать нельзя, ведь последствия для малыша могут быть непредсказуемыми.
Правильное формирование сочленения можно оценить, не прибегая к специальным методам диагностики. Для этого в медицине проводится ряд специальных тестов:
- Внешне оценивается симметричность кожных складок на бедре и под ягодицами. Если они находятся на разных уровнях, то – это указывает на задержку развития сустава.
- Проводится проба на отведение бедра – ножки ребёнка сгибают и прижимают к животу, после чего мягко разводят их в стороны. В норме у малышей, благодаря небольшим размерам суставной впадины, их удаётся легко раздвинуть. При патологии развития тазобедренного сустава разведение ограничено.
- Одновременно с предыдущей пробой оценивается соскальзывание – если при отведении ножек с одной или другой стороны ощущается щелчок. Замедление окостенения способствует такому хрусту, что вызвано плохой фиксацией головки бедра в несформированной впадине.
Подобные пробы легко осуществить в домашних условиях, соблюдая меры предосторожности, чтобы не травмировать ребёнка. Если хотя бы одна из них является положительной, то необходимо проведение УЗИ тазобедренных суставов для оценки ядер окостенения.
Профилактика патологии
Профилактика во время беременности и в период младенчества:
- полноценное питание в период вынашивания ребенка и грудного вскармливания;
- введение прикорма с 7 месяцев;
- доступ свежего воздуха, регулярные прогулки;
- массаж, зарядка для малыша;
- широкое пеленание (две пеленки прокладывают между ног, находящихся в положении сгибания и отведения, третьей — фиксируют ножки);
- упражнения для развития суставов малыша, рекомендованные врачом;
- использование витаминов, в осенне-зимний период – витамина D;
- не использовать тугое пеленание. Известный доктор Комаровский рекомендует свободное пеленание, чтобы ребенок мог свободно приводить и отводить ноги.
Дисплазия тазобедренного сочленения приводит к инвалидности уже с первых лет жизни ребенка или нарушениям во взрослом возрасте. У женщин с патологией высок риск рождения ребенка с подобным нарушением. Если нарушение биомеханики сочленения не доходит до критического уровня, то отклонения не проявляются.
В зрелом возрасте 25-55 лет дисплазия приводит к развитию коксартроза.
Врожденная гиперподвижность суставов и эластичность связок при дисплазии позволяет некоторым людям достигать успехов в спорте или танцах.
Как определить
Если имеются подозрения на неполноценное развитие суставной ткани, стоит пройти диагностику. Родителям нужно отвести ребенка к педиатру. Врач проведет осмотр и выдаст направление на ультразвуковую диагностику. Если в ходе исследования будут видны нарушения, тогда дополнительно врач направит пациента на рентгенографию. Такая процедура разрешена детям, достигшим трехлетнего возраста.
Расшифровав результаты диагностики, педиатр выявит тип и причину нарушения, подберет действенную схему терапии. Лечение откладывать нельзя, ведь последствия для малыша могут быть непредсказуемыми.
Нормальный процесс
Так как формирование ядер является физиологическим механизмом, то в норме он происходит незаметно для самого ребёнка и его окружения. В отличие от прорезывания зубов, рост костной ткани не сопровождается какими-то неприятными ощущениями. Итогом же всех процессов становится частичное созревание тазобедренного сустава, подготавливающее его к дальнейшим нагрузкам. Выделяются следующие три этапа нормального развития:
- Первый период продолжается от закладки элементов сочленения у плода до первых месяцев жизни ребёнка. Во время него анатомические структуры состоят всего лишь из хрящевой ткани, а их форма существенно отличается от строения тазобедренного сустава у взрослого человека.
- Второй этап является наиболее важным – он начинается примерно от 6 месяцев и завершается к полутора годам жизни малыша. Именно в это время наблюдается максимальное развитие костных ядер, которые постепенно замещают собой хрящевую ткань.
- Третий период идёт до полового созревания – во время него происходит слияние всех отдельных ядер в прочные пластинки. Позже всего в норме происходит окостенение нижних и центральных отделов вертлужной впадины.
У плода
Учитывая возможности для ранней диагностики многих заболеваний в настоящее время, нередко родители будущего малыша желают узнать риск развития врождённого вывиха бедра. Они предполагают, что скрининг (УЗИ) во время беременности даст им такую информацию. Но у плода такая диагностика будет бесполезна в силу следующих причин:
- Формирование тазобедренного сустава можно оценить на поздних сроках беременности, когда у плода хорошо визуализируются все части тела.
- Обнаружение крупных костных ядер при этом не является физиологическим процессом – к моменту рождения у детей сочленение образуют лишь соединительная и хрящевая ткань.
- Сустав у плода и новорождённого не выполняет существенной роли в движениях, поэтому первые признаки созревания наблюдаются лишь в промежутке от 3 до 4 месяцев.
У детей
Сразу после рождения в организме малыша начинаются строительные процессы, позволяющие подготовить все органы и системы к новым условиям. В первую очередь они касаются опорно-двигательного аппарата, элементы которого начинают расти под влиянием движений. Поэтому образование ядер начинается благодаря следующим факторам:
- При активных движениях ножками активно сокращаются мышцы бедра, что способствует усилению кровотока в глубоких отделах кости.
- Нормальная подвижность способствует запуску спящих клеток – одни начинают разрушать хрящевую ткань, а другие формируют на её месте костные балки.
- Обычно ядер формируется несколько, что позволяет ускорить механизмы замещения. Наиболее крупные образования определяются в центральных отделах головки бедра, откуда они распространяются к поверхности.
- Вертлужная впадина начинает формироваться одновременно с головкой бедра, но окончательную форму приобретает лишь после начала стояния и ходьбы.
- Чтобы окостенение стало заметным, должно пройти определённое время – на УЗИ признаки ядер в норме становятся заметны в сроке от 4 до 6 месяцев после рождения.
Что влияет на образование?
У полугодовалого грудничка на УЗИ виден полноценно сформированных тазобедренный сустав.
Окостенение тазобедренных суставов у младенца служит подготовкой к последующим нагрузкам на подвижные структуры опорно-двигательного аппарата (ОДА). Под действием движений, все элементы развиваются и растут. Формируются ядра окостенения благодаря воздействию таких факторов:
- Быстрые движения ногами. Происходит сокращение бедренной мускулатуры, что приводит к усиленному току крови в глубоких участках костей.
- Норма двигательной способности, влияющая на активность спящих клеток. Ядра созреют быстрее, если одни клетки начнут разрушительно воздействовать на хрящевую ткань, а иные — образовывать вместо нее костные балки.
- Формирование не одного, а нескольких ядер. В таком случае ускоряется механизм замещения. Максимально крупные образования сформированы в районе центрального отдела бедренной головки.
- Одновременное образование вертлужной впадины. Окончательно развиты эти структуры будут к началу самостоятельной ходьбы ребенка.
- Продолжительное время для окостенения. Чтобы на УЗИ было заметно, что тазобедренный сустав полностью сформирован, должно пройти около полугода после рождения малыша.
Причины отклонений
Задержка развития зоны окостенения может произойти под влиянием нескольких факторов:
- сахарный диабет,
- искусственное вскармливание,
- тиреотоксикоз,
- гипотиреоз и другие патологии систем обмена;
- рахит костно-суставного аппарата (примерно у 50 % малышей).
Довольно часто недоразвитие ядер бедренного сустава сочетается с дисплазией сустава (врожденным вывихом бедра). Данная патология чаще наблюдается у новорожденных женского пола. Анатомическая особенность у детей с дисплазией заключается в том, что у них нет совпадения центра головки бедра и центра ядра. Дисплазия характеризуется недоразвитием вертлужных впадин и проксимальных отделов бедренной кости. Это нарушает полноценные функции бедренной кости.
Развития дисплазии можно ожидать в следующих случаях:
- инфекционные заболевания матери во время вынашивания плода;
- отягощенная наследственность детей;
- пожилой возраст родителей;
- токсикоз мамы во время вынашивания плода;
- предлежание плода ягодицами.
Для того чтобы поставить правильный диагноз, необходимо провести детальное исследование.
Дисплазия развивается еще у плода, а смещение головки (вывих либо подвывих) бедренной кости бедра наступает вторично у новорожденного при нагрузке на сустав:
- Предвывих – характеризуется ограничением пассивного разведения ног новорожденного, согнутых под прямым углом, повышенным тонусом мышц нижних конечностей, нет симметрии кожных складок на бедре и ягодично-бедренных складок.
- Подвывих – характеризуется симптомом Ортолани – Маркса (соскальзывание в головке бедренной кости при приведении с последующим вправлением при отведении бедра), что определяется как «щелчок» под рукой исследующего. Также может наблюдаться укорочение конечности.
- Вывих – характеризуется нарушениями при ходьбе: напряженные приводящие мышцы, сильное ограничение функций бедра при попытке отведения, визуализация большого вертела выше линии Розера – Нелатона.
К наиболее распространенным признакам дисплазии, которые можно наблюдать у новорожденных, относятся:
- симптом «щелчка» (соскальзывания);
- нет симметрии в складках кожи на бедрах детей;
- ограниченное пассивное отведение бедер;
- установление нижней конечности в положении наружной ротации (то есть стопа новорожденного вывернута кнаружи);
- укорочение пораженной нижней конечности в сравнении со здоровой.
Сформированный вывих бедренного сустава характеризуется ослаблением ягодичных мышц (из-за чего внешне одна нога становится короче другой). До года больные детки неустойчивы либо прихрамывают при ходьбе, а при двустороннем процессе наблюдается «утиная» походка.
Если нет окостенения или задержка развития ядер окостенения имеет двухсторонний характер, то такая патология суставов не считается серьезной проблемой. Однако в случае одностороннего поражения ядер со значительным контрастом на фоне другого требуется незамедлительное лечение в специализированном отделении.
Что собой представляет?
У детей тазобедренное подвижное сочленение и другие суставы созревают еще внутри материнской утробы. У плода уже в середине второго триместра визуализируется ядро окостенения. Оно формируется в районе головки тазобедренной кости. У новорожденных большая часть подвижных сочленений состоит из хрящевых структур. Размер ядер составляет от 3 до 6 мм. Нередко у малыша сразу после появления на свет не наблюдается формирования ядра, а его образование происходит ближе к полугодовалому возрасту.
Окостенение суставов является физиологическим процессом, не вызывающим у грудничка и ребенка старшего возраста дискомфорта. Таблица демонстрирует 3 этапа, которые характерны для оссификации (окостенения) бедренного, коленного сустава и иных подвижных структур:
| Стадия | Период | Особенности |
| I | Период развития внутри утробы и до первых месяцев после появления на свет | Появляются анатомически подвижные структуры, состоящие яз хрящевой ткани |
| Значительное отличие от формы суставов таза взрослого человека | ||
| II | 6 месяцев – 1,5 года | Костные ядра максимально созрели |
| Позднее замещаются у грудничка хрящевой тканью | ||
| III | До половой зрелости | Все отдельно расположенные ядра сливаются в прочные пластины |
| В норме наблюдается оссификация нижних и центральных областей вертлужной впадины |