Можно ли определить аппендицит на УЗИ
Многие заболевания органов ЖКТ и всей брюшной полости имеют похожие симптомы, потому без точных методов диагностики не обойтись. Лечение аппендицита требует незамедлительных действий и точных данных об объеме воспаления.
Исследование при помощи ультразвукового исследования имеют ряд плюсов, а именно:
- точные результаты, до 90% и более.
- безопасность для организма.
- доступность процедуры.
- исследование недорогое.
- быстрота метода.
- к исследованию не нужно готовиться, делать клизмы и прочее.
- в постановке дифференциального диагноза -это один из лучших методов, дающих окончательную картину воспаления.
Минусов, по сравнению с плюсами, значительно меньше.
- Иногда отдельные участки органа, который подлежит исследованию, не видно. Такое бывает при наличии лишнего веса у пациента, при большом скоплении газов.
- Необходим для исследования квалифицированный медицинский работник, разбирающийся в методе диагностики и способный объяснить результаты.
Что показывает УЗИ
Проведение УЗИ не подразумевает подготовки. Процедура проводится при помощи специального датчика, через стенку брюшины. Иногда женщинам проводят вагинальное исследование при нетипичном расположении органа или при гинекологических проблемах в виде воспалительного процесса в яичниках.
При проведении исследования врач обнаруживает слепую кишку, от которой ответвляется аппендикс, даже при его нетипичном расположении. При изучении аппендикса врач может обнаружить наличие воспалительного процесса в отростке слепой кишки и соседних органах жизнедеятельности. На воспалительный процесс червеобразного отростка указывает ряд факторов:
- Неравномерность толщины стенок органа.
- Увеличение размеров.
- Наличие жидкости в ответвлении слепой кишки.
- Воспаление сальника.
- Абсцессы брюшины.
- Слоистость и прерывистость структуры аппендикса.
Назначается диагностирование ультразвуковым методом при наличии постоянных болей ноющего характера, неспецифичных для воспаления аппендикса. Для дифференцирования острого аппендицита от заболеваний других органов пациента, особенно от гинекологических проблем данное исследование незаменимо. Особенно достоверно оно показывает нетипичную симптоматику при хроническом воспалении.
Показания к диагностике
С помощью УЗИ можно точно определить начальную стадию заболевания. Это связано с тем, что большая часть пациентов обращается к врачу, когда боль становится невыносимой, а УЗИ аппендикса – один из единственных методов, который может сохранить жизнь человеку в экстренной ситуации.
Симптомы классического аппендицита:
- ноющая, колющая боль. Первые часы она локализуется в области пупка, далее ощущается в правой нижней части живота;
- расстройство стула, тошнота, рвота;
- повышение температуры до 40 градусов.
Диагностику с помощью УЗИ проводят при:
- локализации аппендикса, расположенного атипично;
- нестандартном характере болевых ощущений;
- признаках осложнения аппендицита, которые требуют срочного оперативного вмешательства;
- исключении или подтверждении патологии при вялотекущем воспалении;
- сдвиге формулы с увеличением лейкоцитов;
- лапароскопии и удалении аппендицита (аппендэктомии) для контроля за состоянием больного.
Проведение процедуры
При слабой выраженности болевых ощущений, при нетипичном расположении болевого участка анализ проводится следующим путём:
- Изучение верхушки слепой кишки.
- Обнаружение подвздошных сосудов.
- Изучение илиакальной мышцы.
- Изучение места за слепой кишкой.
- Анализ состояния органов брюшины и малого таза.
- Специально для женщин проводится осмотр правого яичника.
Окончательный диагноз выносит врач. Не всегда данных достаточно для постановки адекватного диагноза. Некоторые случаи предполагают проведение дополнительных анализов, диагностику при помощи МРТ, лапароскопии или КТ. Выводы делают на основании результатов всех видов исследований.
Часто УЗИ назначают после удаления аппендикса, особенно при возникновении осложнений или резкого ухудшения состояния пациента, позволяя видеть внутренний источник осложнения.
Проведение у женщин
Женский организм устроен несколько иначе. Поэтому появление болей, характерных при аппендиците, может свидетельствовать о гинекологических проблемах в виде воспаления придатков или внематочной беременности. Поэтому врач не может поставить верный диагноз только на основании прощупывания брюшины и результатов анализов крови и мочи. Это именно тот вариант, где УЗИ незаменимо.
При проведении процедуры виден явный источник боли. Исследование органов брюшины и малого таза отображает состояние придатков и аппендикса, позволяя диагностировать точную причину недомогания. Процедура при обследовании пациентов женского пола проводится чаще из-за особенностей строения женского организма. Внутреннее половое строение женщин, органы мочевой системы плотно соприкасаются с пищеварительными. Как результат воспалительные процессы в гинекологических отделах тела женщины переходят на мочеполовую систему или кишечник.
Кроме того, во время менструации матка женщины разбухает, увеличивается в объёме и смещает остальные органы в брюшной полости. При беременности матка увеличивается многократно, помимо смещения сдавливает и нарушает кровообращение в системе ЖКТ, что приводит к воспалительным процессам. В этом случае УЗИ остается актуальным методом исследования, способным показать точную картину.
Особенности процедуры в детском возрасте
Дети не всегда в состоянии описать симптоматику приступа, не могут указать, где располагается боль. Проведение УЗ исследования у детей – безопасный и быстрый способ установления причины боли и точного диагноза. Сам приступ развивается у ребенка гораздо быстрее, чем у взрослых.
Это обусловлено физиологией строения ребенка, протеканием обменных процессов. Провокатором приступа может стать ОРВИ или ангина, неправильное питание, дисбактериоз, гастрит. УЗИ покажет очаг воспаления и причину его развития.
В некоторых случаях операция удаления противопоказана, назначается терапия антибиотиками. Постепенно аппендицит переходит в хроническое состояние. Описанный момент предполагает обязательное УЗ обследование два или три раза в год, для контроля состояния аппендикса. Это необходимо, потому что заболевание при хроническом состоянии может протекать скрытно и привести к отягощающим последствиям для здоровья человека.
УЗИ диагностика – информативный, безопасный, доступный метод выявления патологии при остром аппендиците. Процедура поможет врачу дифференцировать недомогание от других заболеваний, увидеть воспаленные процессы, исключить или определить наличие проблем в соседних органах брюшной полости. Диагностика может позволять установить верный диагноз, а при недостаточности данных дополняется лабораторными анализами, МРТ или КТ.
Важно бережно относиться к здоровью, следить за физической формой и самочувствием, вовремя обращаться за помощью при недомоганиях. Крепкий иммунитет позволит сохранить здоровье, не допустит развития патологических состояний и осложнений, обеспечит скорое выздоровление при заболеваниях. Ну а если организм дал сбой, и потребовалась медицинская помощь, современные методы исследования в виде диагностирования при помощи ультразвука помогут поставить точный диагноз, выявить истинную причину недуга.
Ну а если организм дал сбой, и потребовалась медицинская помощь, современные методы исследования в виде диагностирования при помощи ультразвука помогут поставить точный диагноз, выявить истинную причину недуга.
Особенности диагностики у женщин
Из-за особенностей физиологического строения у женщин, боли, характерные для аппендицита, могут быть вызваны внематочной беременностью, воспалением придатков или правого яичника. В итоге, поставить правильный диагноз и назначить эффективную схему терапии, основываясь только на данных лабораторных анализов и пальпации, очень трудно.
Исследование позволяет достоверно отличить аппендицит от гинекологических заболеваний.
Статистически выявлено, что женщины чаще подвержены воспалению аппендикса, нежели мужчины. В этом повинно физиологическое строение.
Во-первых, женские органы мочеполовой системы почти соприкасаются с органами ЖКТ. Так воспаление в половых органах передается мочевому пузырю, уретре и даже кишечнику.
Во-вторых, во время менструации увеличивается кровообращение, матка «разбухает», сдвигает другие органы и оказывает давление на аппендикс. Поэтому возможна комплексная терапия. Особенно в зоне риска находятся будущие мамы. Растущая матка сдавливает другие внутренние органы, нарушая нормальное кровообращение.
При острых болях в животе в период беременности показана УЗ-диагностика брюшной полости в целом, и области аппендикса в частности Причины воспаления аппендикса у беременных до конца не изучены. По одной из версий, увеличивающаяся в размерах матка давит на другие органы, сдвигая их. В результате происходит закупоривание просвета между аппендиксом и кишкой, которое нарушает кровообращение, ведущее к воспалению. Получается, что сама беременность, нередко, провоцирует аппендицит. По статистике среди женщин острый аппендицит диагностируется чаще именно у беременных.
Основные признаки аппендицита у беременных:
- боли в верхней части живота или области пупка, постепенно переходящие в нижнюю правую область;
- диарея, тошнота, рвота;
- высокая температура;
- отсутствие аппетита;
- бледность кожных покровов;
- потливость.
Иногда беременные отмечают боль не только над маткой, но и по всему животу, а также усиление болевых ощущений в лежачем положении на правом боку. При низком расположении отростка боль отдает в ноги, при этом характер таких болей сильно различается, поэтому обязательно показано ультразвуковое исследование.
При этом угроза сохраняется и в послеоперационный период. Показан прием антибиотиков, будущим мамам назначают общеукрепляющие средства и успокоительные, т.к. все переживания передаются малышу.
Маленькие дети часто не могут описать характер и интенсивность болей. Они плачут, капризничают, подтягивают ноги к животу. Все это затрудняет постановку диагноза. Чаще всего данному заболеванию подвержены дети школьного возраста.
Из-за физиологических особенностей детей, к аппендициту часто добавляется воспаление органов брюшины, что грозит развитием аппендикулярного перитонита. Провоцируют воспаление вирусы, инфекции, врожденные патологии отростка, попадание в просвет аппендикса каловых масс, инородных тел, гноя, паразитов.
Ребенок не всегда способен описать характер болевых ощущений, здесь на помощь приходит безопасное УЗ-обследование.
Иногда резекция аппендикса по различным клиническим показаниям противопоказана. Такие случаи встречаются реже, но имеют место быть. В итоге аппендицит лечат антибиотиками, без хирургического вмешательства. Полностью излечить отросток не получится, и аппендицит переходит в хроническую форму. В период обострения показано лечение в стационаре под бдительным наблюдением врачей.
КТ в диагностике аппендицита
Если врач подозревает наличие аппендицита, то пациенту проводится физический осмотр для выявления болезненности в нижней правой части живота, а также опухоли или ригидности. Дополнительно может быть проведено пальцевое ректальное исследование. В зависимости от результатов физического осмотра врач может назначить одно или несколько исследований для того, чтобы проверить наличие признаков аппендицита или исключить другие потенциальные причины симптоматики. Не существует единого обследования для диагностики аппендицита. Если хирург не может определить какие-либо другие причины симптомов, то он может диагностировать причину как аппендицит.
Анализы крови чтобы проверить наличие признаков инфекции, врач может назначить общий анализ крови. Аппендицит часто сопровождается бактериальной инфекцией. Инфекция мочевыводящих путей или других органов брюшной полости также может вызывать симптомы, сходные с симптомами аппендицита.
Врач может также назначить анализ на С-реактивный белок, чтобы проверить, есть ли другие причины воспаления брюшной полости, такие как аутоиммунное или другое хроническое заболевание.
Анализы мочи чтобы исключить инфекцию мочевыводящих путей или камни в почках в качестве потенциальных причин симптоматики.
Внематочная беременность может быть ошибочно принята за аппендицит. Это происходит, когда оплодотворенная яйцеклетка имплантируется в маточную трубу, а не в матку. Состояние требует неотложной медицинской помощи. Для проведения теста на беременность отбираются образцы мочи или крови. Для проведения диагностики также может быть выполнено трансвагинальное УЗИ малого таза, позволяющее определить место имплантации оплодотворенной яйцеклетки.
У женщин симптомы, схожие с аппендицитом, могут быть вызваны воспалительным заболеванием органов малого таза, кистой яичника или другим заболеванием, поражающим репродуктивные органы. Чтобы осмотреть репродуктивные органы, врач может провести гинекологический осмотр.
Во время осмотра обследуются влагалище, вульва и шейка матки. Дополнительно проводятся пальпация и биопсия.
Чтобы проверить степень воспаления аппендикса, хирург может назначить визуализирующие исследования брюшной полости, которые также обеспечивают выявление признаков абсцесса или других проблем с аппендиксом. Данные обследования позволяют врачам определить другие потенциальные причины соответствующих симптомов, такие как:
- кишечная непроходимость
- воспалительное заболевание кишечника.
Хирург может назначить один или несколько из следующих визуализирующих исследований:
- УЗИ брюшной полости
- КТ брюшной полости или МРТ брюшной полости
Пневмония в нижней правой доле легких также может вызывать симптомы, похожие на аппендицит. Если врач подозревает пневмонию, то пациенту назначается рентген грудной клетки или компьютерная томография для создания подробных изображений легких.
Процедура ультразвукового исследования аппендицита
Специальной подготовки для выполнения диагностики не нужно. При УЗИ специалист использует обычный абдоминальный датчик, который проводит обследование брюшной полости через ее стенку.
Трансвагинально данное исследование можно проводить в том случае, когда у пациента наблюдается ретроцекальное положение аппендикса. Этот метод дает лучшую визуализацию исследуемого органа, а также четкую дифференцировку патологии придатков.
Во время процедуры используется дозированная компрессия. Указанный прием заключается в аккуратном надавливании УЗИ-датчика в проекции аппендикса. В результате этого приема выполняются:
- Смещение петель кишечника;
- Устранение их петель газа.
Таким образом, значительно улучшается визуализация аппендикса.
Главным признаком, который можно определить при выполнении ультразвуковой диагностики считается:
- Утолщение стенки на червеобразном отростке. В норме длина составляет до 3 мм;
- Показатель диаметра аппендикса увеличивается и становит более чем 7 мм;
- Воспаление сальника;
- Отмечается повышение эхогенности у жировой клетчатки, располагающейся вокруг органа;
- Заметное увеличение плотности сосудов, локализирующихся внутри стенок аппендикса. Этот показатель определяют посредством проведения дуплексного сканирования.
Чтобы определить локализацию аппендикса при выполнении ультразвукового обследования специалист применяет такие ориентиры:
- Определяет местонахождение слепой кишки;
- Находит большую поясничную мышцу;
- Визуализирует подвздошную артерию (наружную).
Аппендикс, как правило, начинается из слепой кишки. Поэтому при определении локализации этого органа на УЗИ обязательно визуализируют слепую кишку. Так, специалисту легче найти признаки аппендицита.
Точность проводимого обследования зависит также от телосложения пациента. Аппендикс не во всех случаях можно визуализировать. Плюсом ультразвукового исследования является получение более подробной информации о состоянии органов, смежных с аппендиксом. В некоторых случаях именно они способны вызывать болезненные ощущения.
Боли у беременных, схожие с симптомами аппендицита могут вызывать следующие заболевания:
- Перекрут яичника;
- Беременность вне матки;
- Разрыв кисты яичника;
- Андексит.
Иногда болезнь Крона или же мезентериальный лимфаденит могут вызывать признаки подобные аппендициту. Эти заболевания становятся причиной воспалительного процесса в брыжеечных лимфатических узлах. УЗИ может определить наличие одной из этих болезней или же покажет наличие аппендицита.
На результаты ультразвуковой диагностики могут повлиять такие факторы, связанные с состоянием пациента:
- Излишнее вздутие кишечника;
- Избыток веса, ожирение.
УЗИ для определения аппендицита назначают тогда, когда у пациента присутствуют длительные боли, но нет каких-либо клинических признаков этого заболевания. В случае обнаружения признаков заболевания при проведении ультразвуковой диагностики специалисты не ставят окончательный диагноз.
Иногда определяются подозрительные признаки:
- Увеличение пограничного диаметра аппендикса до 6 мм;
- Толщина его стены достигает 3 мм.
Для постановки точного диагноза врачи рекомендуют провести компьютерную томографию или другие дополнительные лабораторные методы исследования.

Окончательный диагноз ставит хирург, который базируется на полученных в результате УЗИ данных, а также на результатах лабораторных методов диагностирования.
Особенности исследования
В зависимости от случая, УЗИ аппендикса является необходимостью. Порой, без этого вида обследования невозможно точно определить диагноз, может быть допущена ошибка. Даже незначительное промедление может привести к тяжелым осложнениям. Особенно это актуально при осмотре беременных и детей. Некоторые особенности физиологии делают ультразвуковое исследование незаменимым.
Диагностика аппендикса у женщин
Особенность женской физиологии может влиять на ложное первичное диагностирование болезней брюшной полости с проблемами в половой системе.
Физиологическое строение женщины не всегда позволяет увидеть истинную причину болей в животе. Симптомы аппендицита путаются с признаками внематочной беременности или с воспалением придатков. Установить диагноз, полагаясь на результаты анализа крови или пальпации, затруднительно. УЗИ становится единственным решением. Оно показывает состояние всех внутренних органов. Благодаря этому врач выявит источник воспаления за несколько минут.
Из-за особенностей физиологии, у женщин аппендицит возникает чаще, чем у мужчин. У женщин органы мочеполовой системы находятся в непосредственной близости к органам ЖКТ, чуть ли не касаются друг друга. В результате воспалительные процессы половых органов могут переходить к «ближайшим соседям»: кишечнику, мочевому пузырю, мочеиспускательному каналу.
В результате усиленного кровообращения в период менструации матка становится больше и давит на соседние органы, в частности, на аппендикс. Наибольшей опасности подвергаются беременные. С каждым месяцем роста ребенка растягивающаяся матка оказывает значительное давление на окружающие ее органы. В результате нарушается кровообращение, и вероятность возникновения патологии увеличивается.
Обследование беременных
Будущие мамы наличие болей в животе объясняют «деликатным положением». Обычно это объясняется изменением физиологии внутренних органов из-за роста матки с плодом, поэтому симптомы аппендицита увидеть особенно сложно. Тем более что на последних месяцах беременности аппендикс меняет свое расположение, а это влияет на симптоматику. Кроме этого, существует ряд других, не менее опасных заболеваний со схожими признаками. Потому при обследовании беременных УЗИ проводится обязательно.
Существует мнение, что беременность провоцирует аппендицит. Из-за роста матка сдавливает соседние органы, смещает их. Аппендикс придавливается к кишечнику. В результате нарушается кровообращение, и может возникнуть воспаление. Как утверждает медицинская статистика, острый аппендицит возникает у женщин чаще именно во время беременности, особенно на поздних сроках.
УЗИ аппендикса в педиатрии
УЗИ аппендикса не имеет ограничений на прохождение данной процедуры детьми.
Маленькие пациенты не способны точно описать какую боль и где конкретно они ее чувствуют. Они плачут, стараются лечь в «позу эмбриона». Потому определить диагноз у малышей сложно. Чаще аппендицит возникает у школьников. В связи с физиологическими особенностями, воспаление аппендикса сопровождается воспалением нескольких органов, а это влечет за собой аппендикулярный перитонит (воспаление брюшины). Причиной воспалительного процесса может быть вирусное или инфекционное заболевание, наследственность, присутствие в червеобразном отростке инородного тела, кала.
Само течение болезни у детей сложнее, чем у взрослых. Аппендицит у малышей может возникнуть даже из-за ОРЗ, ангины, кори, некоторых болезней ЖКТ и пр., если лечение не было начато вовремя. Процесс быстро развивается, и медлить нельзя. Благодаря УЗИ можно увидеть состояние аппендикса, установить причину воспаления и состояние других органов для последующего лечения.
Цель ультразвука в определении заболевания
Острые боли в животе могут быть следствием различных патологий брюшной полости. С целью постановления более конкретного диагноза используют УЗИ.
50% случаев заболевания сопровождаются проявлением присущих аппендициту классических симптомов. У оставшихся 50% симптомы подобны другим заболеваниям. Западные врачи решают вопрос относительно проведения УЗИ за наличия классических симптомов. Они решают нужно ли проводить диагностику больным с клиническими признаками аппендицита.
Симптомы заболевания зависят от локализации аппендикса. Атипично заболевание протекает у таких пациентов:
- Люди в возрасте;
- Больные с ослабленным иммунитетом;
- Дети;
- Беременные.
Оперативное лечение без проведения ультразвуковой диагностики применяется специалистами в таких случаях, если заболевание вызвало у больного такие осложнения:
- Сепсис;
- Гангренизация у пациента;
- Развитие перитонита;
- Перфорация.
Операцию выполняют без дополнительной диагностики пациента, врачи ориентируются только на клинику заболевания. Проведение УЗИ способно помочь определить наличие аппендицита при отсутствии четко выраженных симптомов. Ведь с помощью ультразвукового исследования можно избежать опасных последствий для больного.
В прошлом диагностирование аппендицита выполняли при помощи рентгеновского исследования с применением бария. УЗИ брюшной полости с целью обнаружения наличия заболевания стали проводить со средины 80-х годов.
Методы диагностики аппендицита
- Осмотр пациента доктором. Врач задаст уточняющие вопросы. С помощью методы пальпации осмотрит живот. Часто уже этого достаточно для постановки диагноза и госпитализации больного.
- Анализ крови. Любой воспалительный процесс можно обнаружить по анализу крови, а так как аппендицит – это воспаление, то определить его этим методом можно. При воспалении в крови отмечается повышение содержания числа лейкоцитов, но стоит учитывать, что их уровень может повыситься не только по причине воспаления аппендикса, но и при наличии в организме других воспалительных процессов. Потому этот метод диагностики является не основным, а подтверждающим.
- УЗИ – исследование при помощи ультразвука. Проводят чтобы исключить другие причины боли. Так же проводят у беременных.
- Рентген – покажет воспаление темными участками.
- Компьютерная томография – является очень точным видом диагностики.
При остром аппендиците появляется необходимость дифференциальной диагностики с заболеваниями органов брюшины, грудной клетки, сосудов, инфекционных заболеваний. Дифференциальный диагноз – это такой диагноз, с помощью которого врач может одно заболевание отделить от другого
В диагностировании аппендицита очень важно точно уставить наличие именно этого заболевания, а не рядом находящихся органов.
Лечение аппендицита
Традиционно от придатка слепой кишки избавляются при помощи хирургического вмешательства. Чаще всего применяют метод лапаротомической аппендэктомии, при котором воспаленный отросток удаляют через рассеченный участок брюшной стенки. При такой операции благодаря небольшим отверстиям практически не остается послеоперационных рубцов, а применение телескопической трубки позволяет сделать оперативное вмешательство максимально точным. Снижается длительность послеоперационного периода, минимизируется возможность появления спаек и развития хронической формы заболевания.
Антибактериальная терапия после операции назначается в случае наличия в малом тазу воспалительного выпота. При катаральной форме антибиотики не применяются. Своеобразный шрам, остающийся после операции, позволяет точно определить, что аппендикс удален, в случае попадания в больницу со схожими симптомами в обозримом будущем. Именно поэтому при проведении других операций в подвздошной области аппендикс всегда удаляют, даже если он не воспален, чтобы не дезориентировать другого специалиста. Аппендицит, диагностика и лечение которого должны проводиться в кратчайшие сроки – это «разовое» заболевание. Именно поэтому в случае повторных симптомов необходимо обратиться к специалистам, которые смогут определить заболевание с подобными симптомами.
Боли в животе вполне могут иметь простое происхождение, если они вызваны перееданием или небольшими недомоганиями, однако в некоторых случаях они выступают симптомами более коварной и серьёзной патологии – аппендицита. В таком случае нужно как можно скорее обратиться к врачу, поскольку данное заболевание опасно тяжёлыми последствиями для человеческого организма и может привести к смертельному исходу, если допустить разрыв аппендикса. Можно ли на УЗИ увидеть аппендицит?
Что можно увидеть?
На аппендицит указывают определенные изменения:
- при воспалительном процессе толщина стенок аппендикса превышает 3 мм;
- увеличивается диаметр аппендикса. В нормальном состоянии этот показатель — не более 7 мм;
- эхогенность жировой ткани повышена, т. е. ткани уплотнились и их способность отражать ультразвук стала выше.
При перфорации УЗИ показывает:
- стенки аппендикса утолщены неравномерно;
- структура отростка слоистая;
- свободная жидкость в брюшной полости и аппендиксе;
- наличие абсцессов, воспаление сальника.

Несмотря на наличие эффективного метода быстро распознать аппендицит, лучше не допустить возникновение этой серьезной патологии. Для этого рекомендуется следить за составом рациона, употреблять больше овощей и фруктов, следить за пищеварением. При возникновении инфекционного или воспалительного заболевания следует без промедлений обратиться к врачу.
Диагностика аппендицита
Самостоятельное определение и лечение аппендицита опасно тяжелыми последствиями для здоровья и жизни человека. Поэтому при боли, не утихающей 1,5-2 часа, или других признаках воспаления необходимо обратиться за медицинской помощью. Врачи проведут осмотр и необходимые виды диагностики.
Осмотр
Врач опросит пациента, отметит признаки воспаления, осмотрит живот с определением болезненных зон при помощи ощупывания, проверит состояние пациента, используя специальные методы. Полученные данные оцениваются с помощью клинической шкалы, и врач определит вероятность острого аппендицита.
Лабораторные анализы
Общий анализ крови на выявление аппендицита покажет увеличение лейкоцитов и эозинофилов. Это говорит о протекании острого воспалительного процесса.
Особое внимание уделяется изменению количества определенного вида лейкоцитов.
Аппаратная диагностика
В аппаратную диагностику входят:
- ультразвуковое исследование – всегда проводится при сильных болях в животе, для того чтобы различить аппендицит, выявить или исключить патологии с похожими признаками;
- компьютерная томография – используется при осложненных проявлениях аппендицита и атипичных его формах.
При осмотре и диагностике нужно исключить возможность других заболеваний, проявляющихся похожим способом: острый холецистит, панкреатит, болезнь Крона и т.д.
При правильном проведении диагностики точность диагноза составит 90-95%. Но даже в этом случае могут оставаться сомнения. Поэтому необходима госпитализация и проведение лапароскопической диагностики, когда инструментарий для исследования вводится внутрь через микропроколы.
Ряд преимуществ и недостатков
Диагностика аппендицита характеризуется множественными положительными качествами. Так, среди наиболее значимых плюсов медики выделяют:
- Высокий уровень информативности (около 90–92%).
- Получение достоверного результата о состоянии больного.
- Отсутствие надобности в каком-либо оперативном вмешательстве.
- Доступность для граждан со среднестатистическим уровнем достатка.
- Невысокая стоимость.
- Скорость выполнения процедуры (от 15 до 30 минут).
- Возможность постановки диагноза даже при необычном расположении червеобразного отростка.
- Отсутствие особой подготовки.
Также необходимо отметить, что УЗИ показывает истинную причину возникновения физиологического дискомфорта, которое, на первый взгляд, напоминает аппендицит. Если поражению подверглись иные органы, сонография с высокой долей вероятности выявит это.
Поскольку точными данными относительно воздействия ультразвуковых колебаний на человека официальная медицина не располагает, невозможно с абсолютной уверенностью заявлять об отсутствии опасности для здоровья. Однако воспаление придатка слепой кишки – это именно тот случай, который требует срочной диагностики с помощью аппарата эхографии: только он на этапе обострения способен вовремя обнаружить аппендицит на УЗИ.
Если говорить о явных недостатках, то можно акцентировать внимание именно на двух значимых изъянах:
- Не каждый доктор имеет возможность проводить идентификацию опасного недуга, поэтому существует практика так называемой привязки к соответствующему специалисту.
- Осуществление исследования практически не представляется возможным через брюшную стенку пациента, если у такового имеется значимый избыток массы тела.
Аппендицит на УЗИ брюшной полости: можно ли определить, симптомы и признаки
Ультразвуковое исследование широко применяется при диагностике заболеваний брюшной полости. Это безболезненный и информативный метод, позволяющий обнаружить патологию, провести дифференциальное диагностирование при заболеваниях со схожей симптоматикой, уточнить диагноз.
Одним из наиболее часто встречающихся патологий у детей и взрослых является воспаление червеобразного отростка (аппендикса), или аппендицит. Рассмотрим, виден ли аппендицит на УЗИ брюшной полости, и целесообразно ли использовать эту диагностическую методику.
Можно ли достоверно увидеть аппендицит на УЗИ
Для диагностики аппендицита используют клинические, лабораторные и инструментальные методы. Опытный врач может поставить диагноз на основе жалоб и осмотра пациента в 50% случаев. В остальных случаях проявления болезни могут быть скрыты, или жалобы пациента напоминают другие патологии.
В таких случаях раньше использовали рентген-диагностику, которая помогала дифференцировать атипичные формы аппендицита. С развитием УЗИ, его стали применять, когда клиническая картина вызывала сомнения и требовалось исключить заболевания со схожей симптоматикой. К ним относятся:
- острый или хронический холецистит;
- разрыв кисты яичника;
- внематочная беременность;
- острый пилонефрит;
- цистит;
- мочекаменная болезнь;
- болезнь Крона;
- инфаркт сальника;
- мезентериальный лимфаденит;
- карциноид и др.
Многие из этих патологий дают четкую картину на УЗИ, и это позволяет исключить воспаление червеобразного отростка. Но можно ли по УЗИ брюшной полости определить, есть ли аппендицит, зависит от нескольких факторов, среди которых следующие:
- расположение слепого отростка;
- наличие газов в кишечнике;
- толщина подкожного жирового слоя.
Также индивидуальная чувствительность пациента к боли играет роль при обследовании, так как его проводят без подготовки, в слепой кишке в норме есть определенное количество газов и диагност, чтобы улучшить визуализацию использует дозированную компрессию, надавливание датчиком.
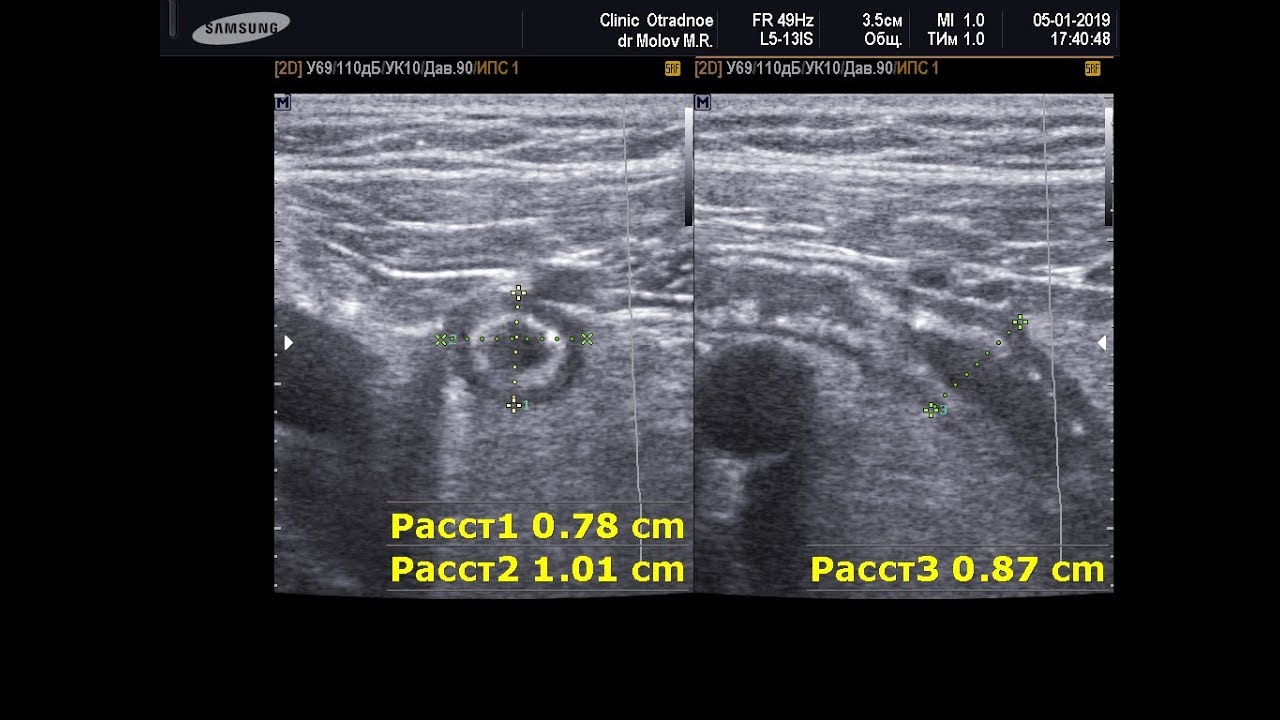
Такой прием позволяет вытеснить газы из слепой кишки, ведь они не пропускают ультразвук, тем самым создав акустическое окно для поиска и изучения червеобразного отростка.
Что такое аппендицит, симптоматика острого аппендицита
Заболевание регистрируется у 10% детей старше 5 лет и людей до 40 лет, хотя не исключена возможность развития у пожилых.
Червеобразный отросток слепой кишки расположен в области правой подвздошной ямки и воспалительный процесс в нем называют аппендицитом.
Заболевание начинается остро, разлитой болью в животе, затем она постепенно принимает очаговый характер и локализуется в правой нижней части живота.
Основные жалобы пациентов, следующие:
- боль, не всегда имеет четкую локализацию, может иррадиировать в пупок, позвоночник, стихание и затем повторное развитие сильного болевого синдрома часто указывает на перфорацию и развитие перитонита;
- температура, обычно не превышает 38 градусов Цельсия;
- тошнота и рвота, а также снижение аппетита могут маскировать патологию под инфекционно токсические заболевания;
- диарея, чаще встречается у детей, вместе с температурой является важным прогностическим признаком у малышей, которые не могут точно описать свои жалобы.
Также у пациентов бывает сухость во рту, язык обложен, присутствуют специфические симптомы аппендицита.
Преимущества и недостатки метода
УЗИ брюшной полости для диагностики аппендицита имеет следующие преимущества:
- безопасность;
- простота проведения;
- дешевизна;
- не инвазивность;
- высокая информативность.
Особенности процедуры в детском возрасте
При диагностике аппендицита у детей, УЗИ брюшной полости используют наиболее часто, так как в детском возрасте заболевание протекает нетипично, да и ребенок не всегда может объяснить, что его беспокоит, где локализуется боль. Червеобразный отросток участвует в формировании иммунитета, поэтому удаление аппендицита у детей должно проводиться только после уточнения диагноза с помощью УЗИ.
УЗИ брюшной полости в большинстве случаев показывает такое заболевание, как аппендицит, поэтому его используют для первичной и дифференциальной диагностики. Для проведения обследования специальной подготовки не требуется. Его проводят трансабдоминально, реже трансвагинально. УЗИ простая, недорогая и информативная методика, используемая при диагностике аппендицита.












