Причины очагового уплотнения в легких
Очаговое уплотнение, или инфильтрация, в легких может быть вызвано различными причинами
Важно установить их точную природу, чтобы назначить эффективное лечение
Основные причины очагового уплотнения в легких:
- Вирусные инфекции – некоторые вирусы могут вызывать воспаление легочной ткани и формирование очага уплотнения.
- Бактериальные инфекции – бактерии, такие как пневмококки или стафилококки, могут проникать в легкие и вызывать воспаление и уплотнение тканей.
- Грибковые инфекции – определенные виды грибов могут инфицировать легкие и вызывать воспаление.
- Сердечная недостаточность – при недостаточности сердца кровь может задерживаться в легких, вызывая отек и уплотнение тканей.
- Онкологические заболевания – опухоли в легких или других органах могут приводить к очаговому уплотнению.
- Травма или контузия – ушибы и повреждения легкой ткани могут вызывать воспаление и уплотнение.
- Аллергические реакции – некоторые люди могут развить аллергическую реакцию на определенные вещества, вызывая воспаление и уплотнение в легких.
Если у вас есть симптомы очагового уплотнения в легких, важно обратиться к врачу, который проведет необходимое обследование и определит причину уплотнения. Только на основе точного диагноза можно назначить оптимальное лечение и достичь полного выздоровления
Симптоматика
Данный синдром уплотнения, как и иные заболевания и патологии, сопровождается соответствующими признаками, которые помогут при диагностировании. При проявлении первых симптомов следует незамедлительно обратиться в клинику за квалифицированной помощью, избегая при этом самолечения.
В данной ситуации пациент может жаловаться на:
- дискомфорт в области грудной клетки;
- чувство тяжести;
- дрожание голоса;
- шум и хрип при дыхании.
Также при патологических процессах в паренхиме легких больной может отмечать и такую симптоматику, как тошнота, головокружение, проблемы с аппетитом. Такие отклонения ухудшают общее состояние, качество жизни и доставляют немалый дискомфорт. Синдром в большинстве случаев сочетается с интоксикацией, а если диагностируется обширное поражение тканей органа дыхания, то наблюдается параллельно и легочная недостаточность.
Операция по удалению доброкачественных опухолей
Все выявленные доброкачественные патологические проявления в легких лечат хирургическим путем. Удаление новообразования следует проводить как можно быстрее, чтобы избежать необратимых изменений в легких. Любое дальнейшее лечение может привести к увеличению объема опухоли, что усилит травмы от операции, повысит риск осложнений.При центральном расположении опухоли с узким основанием используют электрокардиограмму, лазерное излучение, УЗИ. Многие хирурги при эндоскопических операциях отдают предпочтение методу электрокардиограммы. Но стоит отметить, что поражение электрическим током с помощью петли для полипэктомии также является отличным методом удаления опухолей. Однако эндоскопическая операция иногда становится опасной из-за возможного кровотечения. После процедуры удаления патологического образования, пациента помещают под наблюдение для вторичного эндоскопического исследования участка с целью удаления злокачественного новообразования.
Классификация метастаз в лёгких
Метастатические узлы бывают очень разными, считают, что по плотности они полное отражение первичной опухоли. Если определять плотность на ощупь, то все опухоли тяготеют к каменистости или, по крайней мере, к костной плотности. Но плотность для очагов в лёгких понятие относительное, прощупать их можно только во время операции, которую в метастатической стадии делают чрезвычайно редко. Плотность определяют при рентгенологическом исследовании преимущественно для дифференциальной диагностики, то есть поиска признаков характерных отличий одного заболевания от другого.
Формально метастазы легких делят на лимфогенные и гематогенные, то есть занесенные в лёгочную ткань с лимфой или кровью, но в каждом конкретном случае разобрать, что принесло раковую клетку в альвеолу вряд ли можно, и практикующему онкологу совсем ненужно, ведь это уже ничего не изменит. Какие бы ни были метастазы по пути распространения, их надо лечить.
Метастазы в лёгких бывают разными по форме, ее определяют по рентгеновским снимкам:
- Очаговые метастазы, которые на рентгеновском снимке видны образования разного диаметра. Традиционно этот вариант метастазирования считается проявлением менее агрессивной злокачественной опухоли. При небольшом распространении более благоприятно протекают именно очаговые образования. Они как раз считаются преимущественно гематогенными, то есть занесёнными кровью.
- Инфильтративные метастазы, когда опухолевые клетки расползаются по эпителиальной выстилке альвеол, что на рентгенограмме проявляется в виде сетки или разной формы затемнений. Такой вариант традиционно считают вариантом более агрессивной опухоли – агрессивные по течению меланомы и саркомы дают преимущественно очаговые, а не инфильтративные метастазы в лёгких. Эти вторичные проявления относят к лимфогенным.
- Смешанные метастазы – сочетание очаговых и инфильтративных «теней» в лёгких – частое явление в клинической практике.
По числу метастазы могут быть:
- солитарными – один очаг;
- единичными – не более десяти;
- множественными.
Метастатические узлы бывают мелкими и крупными, а ещё сливающимися друг с другом, односторонними, когда поражено одно лёгкое и двухсторонними.
Вокруг метастазов тоже могут жить бактерии, всё-таки по бронхиальному дереву проходит нестерильный воздух, а опухоль меняет местный иммунитет, и возникает воспаление. Когда внутренняя часть опухоли не получает достаточного питания – она отмирает, и в центре образуется полость распада. Если такая полость соединится с бронхом, то в неё могут попасть бактерии, и полость заполнится гноем.
В чем разница между метастазами в легких и метастазами в плевре?
Плевра – пленка из соединительной ткани. Она состоит из двух листков: один покрывает снаружи легкие, а другой выстилает изнутри стенки грудной полости. Плевра интимно спаяна с лёгким. В ней тоже могут возникнуть метастазы, но намного реже. Опухоли из легких могут прорастать в плевру и наоборот. Зачастую в легких обнаруживаются метастазы, а плевра не поражена.
Одиночные очаги в легких: возможности лучевой диагностики
Правильная диагностика и постановка верного диагноза очень важна при обнаружении в легких одиночных очагов. Лучевая диагностика в этих случаях оказывает помощь, которую трудно переоценить.
Основные задачи лучевой диагностики очагов в легких:
- С помощью этих методов удается выявить природу происхождения очагов в легких и определить, являются они злокачественными или доброкачественными.
- Лучевая диагностика позволяет достоверно определить форму туберкулеза при его обнаружении.
В настоящее время очаги в легких первично выявляются с помощью простой рентгенографии или флюорографии (в подавляющем большинстве случаев). Эта патология обнаруживается в 0,7-1 % всех исследований грудной клетки.
Однако с помощью рентгенографии и флюорографии крайне сложно увидеть одиночные образования, диаметр которых составляет менее 1 см. Кроме того, из-за различных структур, которые анатомически расположены в грудине, иногда невозможно различить и масштабные очаги в легких. Поэтому при диагностике большее предпочтение отдается компьютерной томографии. Она дает возможность рассмотреть легочные ткани под разным углом и даже в разрезе. Таким образом исключается вероятность того, что одиночные образования будут неразличимы за сердечной мышцей, ребрами или корнем легкого.
Компьютерная томография — уникальный диагностический метод, который может обнаружить не только очаги, но и пневмонию, эмфизему и другие патологические состояния легких. Но необходимо помнить, что даже у этого метода диагностики есть свои недостатки. Так, примерно в 50 % случаев первичного исследования на фото не обнаруживаются новообразования диаметром менее 5 миллиметров. Это объясняется такими сложностями, как нахождение очагов в центре легкого, мелкие размеры образований или слишком малая их плотность.
Если же образование превышает в диаметре 1 сантиметр, то точность диагностики при компьютерной томографии достигает 95 процентов.
Разновидности патологических очагов в легких
Очаги, которые обнаруживаются в легких, классифицируют по различным признакам. В первую очередь, по размеру:
- малые – до 2 мм;
- средние – до 0.5 см;
- большие – до 1 см.
Если размер очага превышает 1 см, его относят к другому типу образований – инфильтрату. Также очаги систематизируют по плотности (плотные, неплотные, средней степени плотности). Отметим, что МСКТ поможет обнаружить как мелкие очаги, так и неплотные, что может быть недоступно при рентгенографии.
Структура очага может быть разной – однородной, смешанной с бугорками, с жировыми или воздушными включениями. Перечисленные признаки — неспецифические и не свидетельствуют о каком-либо конкретном заболевании. Исключение составляют скопления жировых клеток в очаге, что говорит о таком явлении, как гамартома. Это врожденное доброкачественное образование, возникающее на легочной ткани.
Следующий тип классификации очагов — их численность:
- Единичные участки уплотнений (визуализируются от 2 до 6) могут быть признаком злокачественной опухоли или представлять собой типичные возрастные изменения в легких (как правило, фиброзного характера).
- Множественные очаги чаще всего оказываются симптомами пневмонии или туберкулеза. Однако в редких случаях очаги в количестве более шести могут означать развитие онкологии.
Народное лечение
К неофициальной медицине люди обычно прибегают, когда отсутствует эффект от традиционной терапии или есть желание добиться лучших результатов и ускорить процесс выздоровления.
В любом случае народные рецепты не являются панацеей в борьбе с онкологическими заболеваниями и не могут выступать в качестве самостоятельного лечения. Их использование на практике в обязательном порядке должно быть согласовано со специалистом.
Перечислим, какие методы зарекомендовали себя при периферическом раке легких.
Настойка лопуха. Корни растения выкопать после цветения, промыть, нарезать на кусочки толщиной 3 мм и высушить в тени. 50 г сухого сырья залить 0,5 л водки, настаивать 10-14 суток. Принимать внутрь по 1 ч. л. 3 раза в день до еды.
Средство из барсучьего жира. Данный продукт высокоэффективен на первой стадии онкологического поражения легких. В одинаковых пропорциях смешивают барсучий жир, мед и сок алоэ. Средство принимают внутрь по 1 ст. л. 3 раза в день натощак.
Причины
Основной причиной недуга принято считать канцерогены, вдыхаемые с табачным дымом. Курильщики со стажем чаще всего сталкиваются с заболеванием по причине постоянного скопления в бронхах смол и общего расстройства дыхательной системы.
Но канцерогены попадают в легкие и по причине загрязнения окружающей среды. В районах, где работают химические и прочие индустриальные производства, заболеваемость раком дыхательных путей увеличена в несколько раз.
Также к провоцирующим онкологический процесс факторам относятся:
- ионизирующее излучение;
- иммунодефицит, развившийся на фоне хронических соматических состояний;
- запущенные заболевания дыхательной системы — воспалительно-инфекционные поражения бронхов и легких;
- постоянное взаимодействие с химикатами, такими как никель, радон, мышьяк и т. д.
Кто входит в группу риска?
Чаще всего в число заболевших включаются следующие группы лиц:
- курильщики с многолетним стажем;
- работники химических производств, например, по выпуску пластика;
- лица, страдающие ХОБЛ — хроническими обструктивными бронхолегочными заболеваниями.
Состояние бронхов и легких играет не последнюю роль в развитии онкологии.
Важно не оставлять проблемы с органами дыхания без внимания и своевременно лечить их, чтобы избежать различных осложнений, в том числе и смертельно опасных.
Реабилитационный период после лечения очагового образования в груди
После лечения очагового образования в груди необходима длительная реабилитация, включающая комплексный подход к восстановлению здоровья пациента.
В первые дни после операции пациенту назначают постельный режим, строгую диету и проводят инфузионную терапию для поддержания водно-электролитного баланса. Также могут назначаться физические упражнения для укрепления мышц грудной клетки и улучшения дыхательных функций.
В поздние сроки реабилитационного периода пациенту могут назначаться лечебные гимнастические упражнения или физиотерапия, направленная на улучшение кровотока, обмена веществ и ускорение восстановления тканей.
Очень важно придерживаться рекомендаций врачей и не пренебрегать процедурами реабилитации, чтобы минимизировать риски возможного рецидива заболевания и вернуться к полноценной жизни.
- Рекомендации по реабилитации:
- Послеоперационный контроль у лечащего врача.
- Следование диете и режиму после операции.
- Регулярные лечебные упражнения.
- Физиотерапия.
- Уход за швом и обработка раны.
Вопрос-ответ:
Какие причины могут вызвать очаговое образование в груди?
Очаговое образование в груди может быть вызвано разными причинами, такими как опухоль, киста, абсцесс, фиброаденома, метастазы рака и т.д. Каждый случай нужно обследовать индивидуально, чтобы точно установить причину образования.
Какие риски связаны с очаговым образованием в груди?
Очаговое образование в груди может быть злокачественным или доброкачественным. В случае злокачественной опухоли, риск рака груди возрастает. Кроме того, любое образование в груди может привести к дискомфорту и болезненности, а также может затруднить обследование молочной железы.
Какие симптомы сопутствуют очаговому образованию в груди?
Симптомы могут варьироваться в зависимости от причины образования. Однако, обычно, у пациента может возникнуть болезненность, увеличение размеров молочной железы, выделения из соска, уплотнения в ткани груди и т.д.
Как можно диагностировать очаговое образование в груди?
Для диагностирования очагового образования в груди проводят обследование молочной железы. Как правило, это может быть маммография, ультразвуковое исследование, МРТ или биопсия ткани. Для каждого случая выбирается индивидуальный метод диагностики.
Как лечить очаговое образование в груди?
Лечение очагового образования в груди зависит от его причины. Если образование доброкачественное, то может потребоваться лишь наблюдение за состоянием. В случае злокачественной опухоли, пациенту может быть назначена операция, химиотерапия или лучевая терапия. Каждый случай нуждается в индивидуальном подходе.
Какие возможны осложнения при лечении очагового образования в груди?
Осложнения могут возникнуть при любом лечении. В случае операции могут возникнуть кровотечение, инфекция и пр. При лучевой терапии пациент может испытывать усталость, тошноту и реакцию кожи. Химиотерапия может привести к побочным эффектам, таким как шок, рвота, снижение иммунитета и т.д.
Как повысить шансы на выздоровление при очаговом образовании в груди?
При диагностировании очагового образования в груди, становится очевидно, что предстоит сложная борьба за здоровье. Однако есть несколько простых, но важных рекомендаций, которые помогут повысить шансы на выздоровление.
Следуйте рекомендациям специалистов. Онкологи знают, как бороться с раком лучше других, так что все их рекомендации должны быть внимательно выслушаны.
Ведите здоровый образ жизни. Старайтесь регулярно заниматься физическими упражнениями, правильно питаться, избегать вредных привычек. Это не только позволит укрепить здоровье, но и повысит эффективность лечения.
Принимайте лекарства по назначению. Во время лечения очагового образования в груди могут применяться различные медикаменты.
Важно убедиться, что Вы принимаете их правильно и в соответствии с назначением врача. Не игнорируйте контрольные обследования.
Регулярные обследования помогут вовремя выявить рецидив и продолжить лечение.
Повышение шансов на выздоровление при очаговом образовании в груди может быть достаточно трудной задачей, но с соблюдением вышеупомянутых рекомендаций у вас есть все шансы встать на путь выздоровления.

Уплотнение легких на рентгеновском изображении
Уплотнения в легких в большинстве случаев сопровождается кашлем и повышенной температурой тела. Если речь идет о заболеваниях онкологического характера, то болезненное состояние сопровождается болезненностью в области груди. В случаях развития туберкулеза у больного, помимо легочного инфильтрата, появляется быстрая утомляемость, одышка, избыточное потоотделение.
Рентгенографический метод исследования в некоторых случаях может допускать ошибки. В отличие от рентгена, магнитно-резонансная томография обладает точностью результатов 95% и тоже не исключает возможность получения ошибочных результатов. Детальные исследования крови и мокроты помогают наиболее точной постановке диагноза.
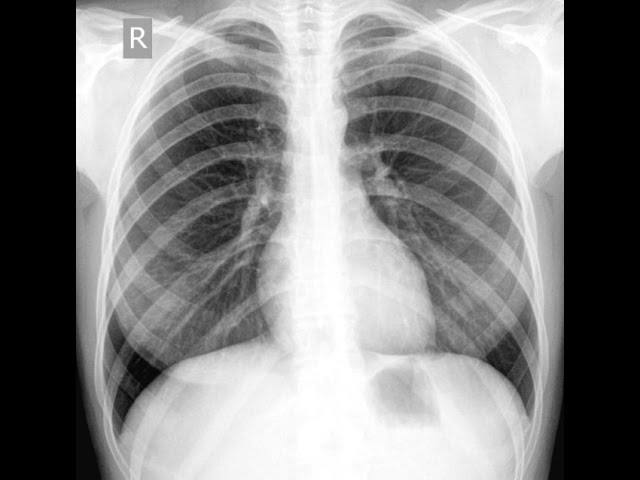
Некоторые пациенты ошибочно предполагают, что доктор может установить диагноз на основе прослушивания и результатов МРТ, рентгенографии. Любая патология дыхательных путей требует комплексного подхода к исследованию – включение в диагностику лабораторных анализов и процедур с использованием дополнительного оборудования.
При наличии очагового воспаления в тканях легких, выявленного с помощью рентгенологического исследования и прослушивания, а также наличия инфекции, установленной лабораторными методами, необходимо обследование мокротных частиц больного.
Слизь, вырабатываемая при различных заболеваниях, содержит в составе патогенные микроорганизмы. Если уточнение природы патогенов не производится, то велика вероятность неверной медицинской терапии, что зачастую приводит к развитию осложнений.
Легочный инфильтрат, являясь видимым скоплением жидкости, появляются из-за усиления выделения слизи либо крови, что свойственно некоторым системным заболеваниям. Паразитарное воздействие на человеческий организм в некоторых случаях проявляется уплотнениями в легких.
Таким образом, при формировании уплотнений легочной ткани, для назначения, наиболее подходящего для конкретного пациента лечения, необходимо проведение обследования, включающего следующие процедуры:
- общий анализ крови;
- эндоскопическое исследование бронхов и легких;
- гистологическая проба тканевых образцов легких.
Лечение фиброзных изменений в легких
Фиброзные изменения в легких могут прогрессировать и привести к серьезным осложнениям, таким как кровохарканье и дыхательная недостаточность. Лечение направлено на замедление прогрессирования заболевания, уменьшение воспаления и улучшение качества жизни пациента.
Лекарственные препараты используются для снижения воспаления и замедления фиброза. Ингаляционные кортикостероиды могут применяться для уменьшения воспаления и поддержания функции дыхания. Иммуносупрессивная терапия может помочь снизить уровень воспаления. Кислородотерапия может быть рекомендована для пациентов с осложнениями, связанными с дыханием.
Для улучшения качества жизни пациента могут быть рекомендованы физиотерапевтические процедуры, такие как дыхательная гимнастика, массаж и оздоровительные упражнения. Медицинские специалисты также могут рекомендовать изменение образа жизни, такие как бросить курить и контролировать вес, чтобы поддерживать здоровье легких.
С некоторыми формами фиброзных изменений, такими как связанные с азбестом изменения, может потребоваться хирургическое вмешательство. Операция может включать удаление поврежденных тканей легких или пересадку легких.
Клиническая симптоматика
Клинические признаки метастазов в лёгких зависят от обширности поражения и присоединения воспалительных изменений.
При метастазах в легких симптомы могут быть следующими:
- боль в груди;
- упорный кашель;
- примесь крови в мокроте;
- ослабленное дыхание;
- хрипы;
- слабость;
- снижение веса.
При одиночных очагах округлой формы, небольшого размера никаких признаков поражения может и не быть, их часто случайно обнаруживают при контрольном обследовании. Площадь лёгких огромна, и несколько квадратных сантиметров опухолевого поражения альвеол не отразятся на газообмене и состоянии пациента. Множество теней, когда их уже не пересчитать, ухудшат самочувствие, провоцируя сухой кашель, плохо откликающийся на средства от кашля.
КТ легких: показания
Томографию легких для первичной постановки диагноза назначают, если у пациента наблюдается:
- длительный кашель, в том числе с кровью и нетипичным отделяемым;
- непрекращающаяся лихорадка, постоянно повышенная температура тела;
- головные, мышечные боли невыясненного происхождения;
- синюшность губ, кожных покровов;
- общая слабость, быстрая утомляемость;
- боли в груди ноющего и острого характера.
Велика диагностическая ценность КТ при оценке эффективности противоопухолевой терапии. Практически моментальное получение результатов обследования позволяет быстро скорректировать тактику лечения.
В каком случае еще назначают КТ легких? Диагностика может быть показана при травмах грудной области, в том числе сопровождающихся пневмотораксом (разрывом легочной ткани), кровотечениями, при выявлении на рентгенографии патологических очагов, свидетельствующих о пневмонии, эмфиземе, абсцессах, при увеличении внутригрудных лимфоузлов.
Стоит заметить, что назначение на КТ выдает лечащий врач. Он же указывает на необходимость использования контраста и ставит окончательный диагноз.
Вопрос-ответ:
Что такое уплотнение в лёгком?
Уплотнение в лёгком — это патологическое изменение структуры лёгочной ткани, при котором возникает уплотнение, снижается эластичность и уменьшается объем лёгкого. Это может быть следствием различных заболеваний и приводить к нарушению дыхательной функции.
Какие симптомы сопровождают уплотнение в лёгком?
Основными симптомами уплотнения в лёгком являются кашель с отхождением мокроты, одышка, боль в груди. Также может наблюдаться повышение температуры тела, слабость и утомляемость.
Какие заболевания могут привести к уплотнению в лёгком?
Уплотнение в лёгком может быть следствием различных заболеваний, таких как туберкулез, пневмония, рак легкого, бронхиальная астма, бронхит и другие.
Как можно облегчить состояние при уплотнении в лёгком?
Для облегчения состояния при уплотнении в лёгком необходимо точно диагностировать заболевание и проводить лечение, которое назначит врач. Также полезным может быть использование ингаляторов с бронхолитическими препаратами и применение физиотерапевтических процедур, таких как ингаляции и массаж грудной клетки.
Каковы причины уплотнения в лёгком?
Причин уплотнения в лёгком может быть множество, но основными являются инфекционные заболевания, гипоксия, воздействие токсических веществ, механические травмы, аллергические реакции и другие факторы.
Как диагностируется уплотнение в лёгком?
Для диагностики уплотнения в лёгком проводятся различные исследования, такие как рентгеноскопия, компьютерная томография, бронхоскопия и другие. Кроме того, проводятся клинические анализы крови и мокроты.
Как происходит лечение уплотнения в лёгком?
Лечение уплотнения в лёгком определяется прежде всего причиной заболевания, но основными методами являются применение антибиотиков, противовоспалительных и муколитических препаратов, использование ингаляций с бронхолитическими средствами. В тяжелых случаях может потребоваться хирургическое вмешательство.
Паллиативная помощь при метастазах рака в легкие
Часть легкого, занятая опухолью, выключается из процесса дыхания. Поначалу оставшаяся здоровая ткань успешно справляется и работает за целое легкое. Но постепенно опухоль растет, перестает реагировать на химиотерапию и занимает все больше места. Наступает момент, когда оставшаяся здоровая ткань перестает справляться. Легкие больше не могут обеспечить организм нужным количеством кислорода, развивается дыхательная недостаточность. Кислородное голодание затрагивает все органы, в первую очередь — сердечно-сосудистую систему.
Симптомы дыхательной недостаточности нарастают постепенно:
- Поначалу возникает лишь одышка после ходьбы и физических нагрузок;
- Затем одышка начинает беспокоить при минимальных нагрузках, при любой движении;
- В тяжелых случаях человек задыхается постоянно, даже когда лежит в постели. Больного мучит постоянный кашель, слабость, на ногах появляются отеки, сердцебиение учащается. Стоит совершить небольшое движение, и все симптомы усиливаются на порядок.
Страдания больного может облегчить кислородотерапия. Но проводить ее нужно по 15 часов в день. Существуют специальные дыхательные маски, их можно приобрести, и все же проводить такое лечение в домашних условиях очень сложно.
Государственные онкологические клиники не госпитализируют таких пациентов в экстренном порядке. Помощь можно получить в отделении паллиативной медицины, но таких в России пока еще очень мало. В обычном стационаре практически ничем не помогут. Кислородотерапию можно получить в хосписе, но там практически нет симптоматической терапии. При тяжелой дыхательной недостаточности одной кислородотерапии недостаточно. Нужна дыхательная поддержка — искусственная вентиляция легких. В данном случае ИВЛ проводят через маску, интубацию трахеи не проводят.
Такое лечение не избавит от рака и не уничтожит метастазы, но оно способно сильно облегчить состояние больного:
- уменьшится одышка;
- отдохнуть дыхательные мышцы, которым в последнее время пришлось интенсивно работать;
- нормализуется состав крови, уменьшится кислородное голодание;
- уменьшатся даже воспалительные изменения в легких;
- в конце концов, человек перестанет задыхаться, улучшится качество жизни.
Помочь человеку с тяжелым нарушением дыхания в домашних условиях невозможно. Родные постоянно слышат, как он тяжело дышит, хрипит, кашляет, но помочь ничем не могут. Страдают все.














